MENU
閉じる
⼤腸内視鏡検査でわかる疾患
Disease

大腸の疾患
あなたの大腸にどんな病気が隠れているか知っていますか?
大腸内視鏡検査を行うと大腸ポリープ、大腸がんはもちろんのことそれ以外に様々な病気がわかります。
早期発見、早期治療を行うことが何よりも大事になります。
このページでは、「早期大腸がん」「進行大腸がん」「大腸腺腫」「大腸憩室症」「潰瘍性大腸炎」「直腸カルチノイド」「直腸潰瘍」「大腸脂肪腫」「大腸メラノーシス」について説明しています。
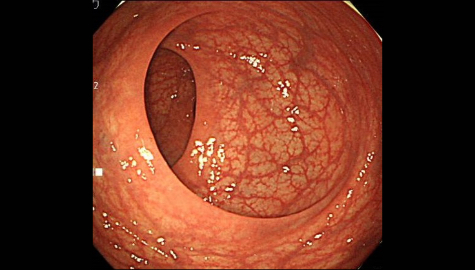
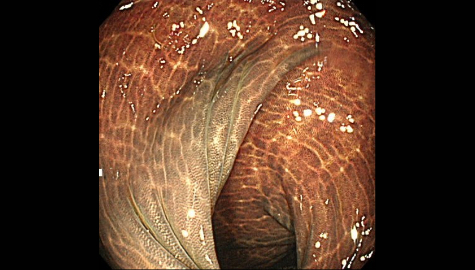
大腸の正常観察画像
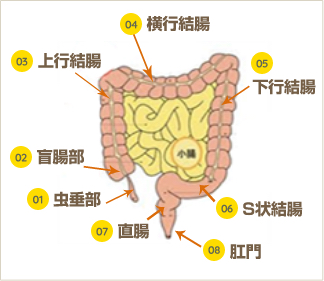
- 虫垂部 右下腹部にあり、盲腸の端から細長く飛び出している部分
- 盲腸部 小腸から続く大腸の始まりの部分
- 上行結腸 盲腸部から続く大腸の右側の部分
- 横行結腸 上行結腸から続き、腹部を横切り、下行結腸につながる部分
- 下行結腸 横行結腸から続く大腸の左側の部分
- S状結腸 下行結腸から続く大腸のSの字のように曲がりくねった部分
- 直腸 S状結腸から続き、直線的に肛門につながる部分
- 肛門 直腸から続く、消化管の出口部分
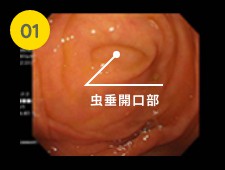
盲腸部まで内視鏡を挿入して、虫垂開口部から観察を行っていきます。
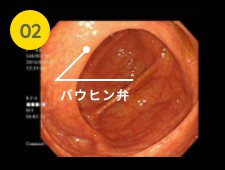
小腸と大腸の境目であるバウヒン弁を含む盲腸部を観察していきます。
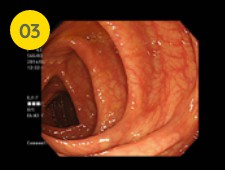
ヒダの深さが特徴の上行結腸の観察を行っていきます。
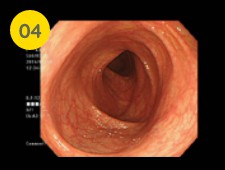
三角形のようなヒダが特徴の横行結腸を観察していきます。
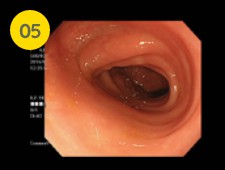
洗浄液の残液がたまることが多い下行結腸の観察時は十分に残液を吸引します。
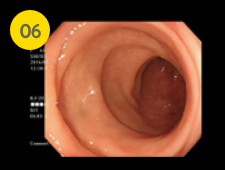
英語の「S」の字のようにクネクネしたS状結腸の観察をヒダとヒダの間もくまなく丁寧に観察していきます。
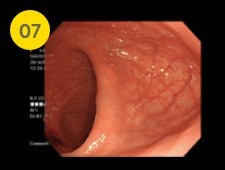
肛門から入ってすぐの直腸の観察を行います。
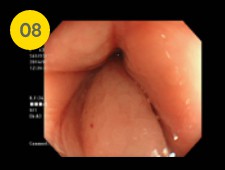
最後に痔などの確認を行うために肛門の観察を行い終了です。
早期大腸がん
大腸がんや大腸ポリープは自覚症状が出ない代表的な疾患であり、定期的な内視鏡検査を行っていれば、早期に発見でき、内視鏡での早期治療が可能となります。早期大腸がんはきちんと検査をしていれば命を落とすことのない代表的な「がん」です。大腸がんは年々かかる人の割合や亡くなる人の割合が激増している「がん」ですが、定期的な内視鏡検査を行っていれば、予防できる「がん」のひとつであると言えますので、定期的な内視鏡検査がより重要となってきます。
現在、女性ではがん死亡原因の第1位、男性では第3位となっています。大腸がんは大腸腺腫と呼ばれる大腸ポリープが進展して、できると言われていますので、大腸がんになる前の大腸ポリープの段階で切除することができれば、大腸がんを予防することができ、「究極のがん予防」と言えます。会社の健康診断などで行っている「便潜血検査」などでは早期大腸がんや大腸ポリープの有無は分からないことがあります。正しい大腸内視鏡検査を定期的にきちんと受けることが、早期発見・早期治療には大変重要かつ大切な事と言えます。
ハイビジョン内視鏡
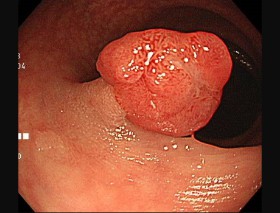
内視鏡で切除可能な早期大腸がんの内視鏡画像です。大腸がんへと進展していても、早期に発見できれば外科的手術ではなく、内視鏡的粘膜切除術にて切除することが可能ですので、早期発見・早期治療がより大切になります。
ハイビジョン内視鏡
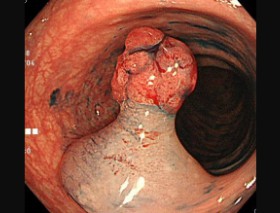
内視鏡的粘膜切除術にて切除するために、生理食塩水を粘膜下層に注入して、より安全に確実に切除することが可能となります。
ハイビジョン内視鏡
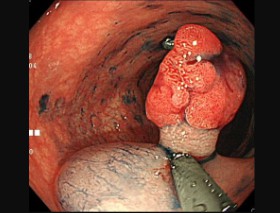
高周波スネアと呼ばれるワイヤーを投げなわのようにポリープの根元にかけ、焼き切り切除します。
ハイビジョン内視鏡
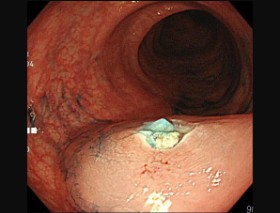
ポリープ切除後の創部です。完全に取り切れているかを確認します。
ハイビジョン内視鏡
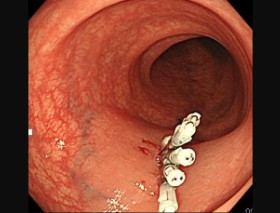
クリップにて縫縮することにより、治療後の出血や穿孔などを防止します。クリップは数日から数週間後に自然に脱落し、排便とともに排出されます。
大腸内視鏡検査を初めて受けた方で、早期大腸がんが見つかりました。わずか6分で内視鏡治療は終了しました。
この段階のがんでは、あまり症状は現れません。大腸がんを予防するために、まずは一度内視鏡検査を受けてみることが大事になります。
早期発見できた早期大腸がん 日帰り内視鏡治療

また、このように小さい病変でも早期大腸がんのこともあるため、注意が必要です。
小さい病変では絶対に症状は出ません。
進行大腸がん
大腸がんの大きな特徴としては、かなり大きな進行大腸がんになっても、便の通るスペースがある限りは、腹痛、便通異常、血便などの症状は、出にくい点にあります。大腸がんは体の構造や血管走行により、肝臓や肺に転移しやすいとされています。自覚症状がないうちにリンパ節転移や肝臓・肺への転移で発見される事も多いため注意が必要です。
大腸がんが近年急増している大きな原因のひとつとしては、食生活の欧米化が挙げられます。牛乳・チーズ・ヨーグルトなどの動物性脂肪を多く含む乳製品の摂取量の増大や、牛肉などの赤身肉の過剰摂取などにより、我が国では欧米諸国以上に大腸がんが急増しています。大腸がんは肥満などのメタボリックシンドロームの方が罹患するリスクが明らかに多いとされており、遺伝とともに、生活習慣病の代表的な疾患として認識されています。乳がんや前立腺がんと共に食事などの生活習慣により激増している「がん」のひとつとして早期発見・早期治療がより重要になっている「がん」の代表と言われていますので、注意が必要です。
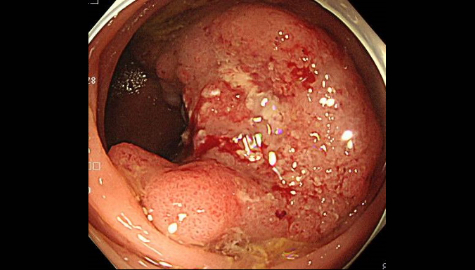
このように症状があまりなくても進行大腸がんが発見されることがあります。
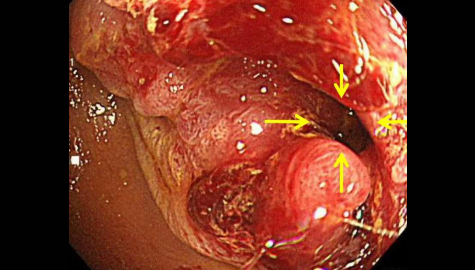
大腸腺腫
大腸がんは大部分が大腸腺腫と呼ばれる大腸ポリープが大きくなり、進行することによりできてくるとされています。
大腸ポリープがある程度以上の大きさになってくると「がん」を含んでいる可能性が出てきます。
大腸ポリープができても自覚症状が出ることはほぼないため、本人の知らない間に大きくなっていき、「がん」へと進展してしまうと考えられています。
近年、我が国では大腸がんによる死亡数が急増している背景があり、これは自覚症状のない代表的な「がん」の一つであることが、大きな要因となっています。
逆に、大腸がんになる前の大腸腺腫の段階で内視鏡的に切除できれば大腸がんになることを未然に防ぐことができると考えられ、「究極のがん予防」とも言えます。
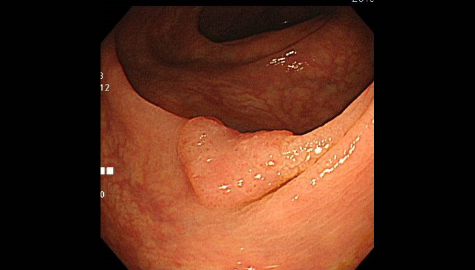
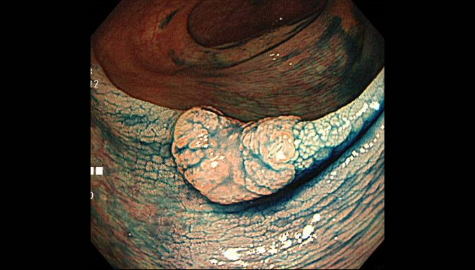
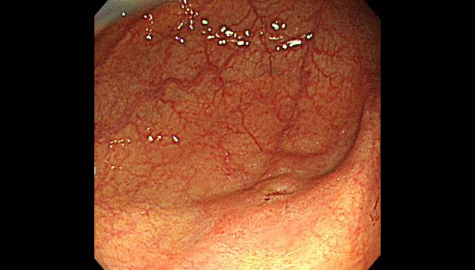
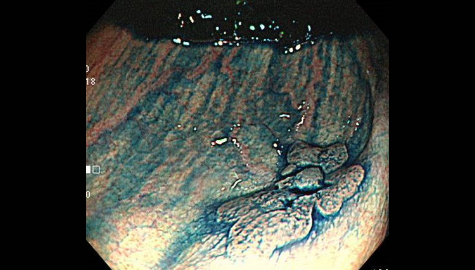
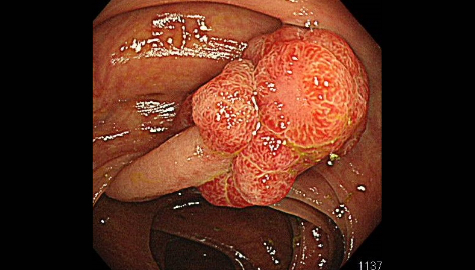
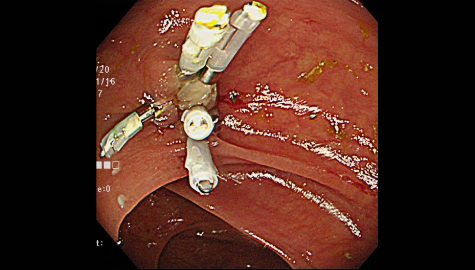
大腸憩室症
大腸憩室とは腸管の内壁の一部分が外側に向かって袋状に飛び出したものです。
大腸内視鏡検査時に腸管の内側から見ると「くぼみ」のようになっています。憩室の数は人それぞれ様々であり、発生頻度は年齢とともに増加しますが、大腸内視鏡検査を行うと約10%の頻度で発見されると言われています。以前は欧米人に多く、日本人には頻度の少ない疾患でしたが、最近は増加傾向にあります。乳製品や肉類の過剰摂取などによる食習慣の欧米化、その中でも特に食物繊維の摂取量の減少と密接な関係にあると様々な研究から分かってきています。以前の日本人では盲腸部や上行結腸などの右側結腸に多く、欧米人ではS状結腸などの左側結腸に多いという特徴がありましたが、食習慣の欧米化などに伴い、日本人でもS状結腸などの左側結腸の憩室が増加傾向にあると言われています。
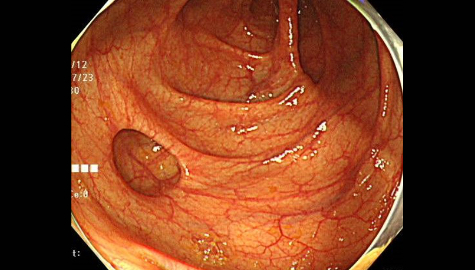
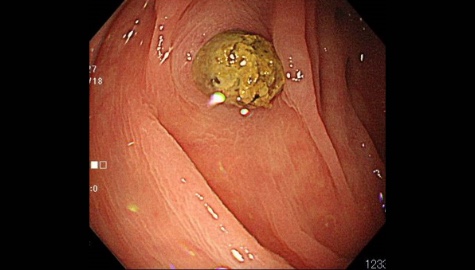
通常は無症状ですが、細菌感染などにより憩室に炎症をおこすと「憩室炎」と呼ばれる状態となり、腹痛の原因となることがあります。また、憩室内から出血することがあり、下血の原因となることもあります。大腸憩室をできにくくする対策としては、野菜などの食物線維の多い食事の摂取に努め、動物性脂肪の多く含まれる乳製品や肉類の過剰摂取を控えるように心がけ、便秘をしないよう排便コントロールをきちんと気をつける事も重要です。憩室の数が多くなったり、憩室炎を繰り返していると、腸管の内腔が狭くて硬くなり、周囲との癒着を生じて、便やガスの通過が悪くなることもあり、腹部の膨満感や不快感が生じたりすることもあり注意が必要です。また、大腸憩室がある方はかなりの確率で大腸ポリープができると言われています。
これは、乳製品や肉類の過剰摂取などによる食習慣や食物線維の摂取量の少なさと大腸ポリープができることに密接な関係があるとされているからです。大腸憩室がある方は、大腸がんの原因である大腸ポリープができやすいという認識を持って定期的な大腸内視鏡検査を受けられることをお勧め致します。
潰瘍性大腸炎
大腸の粘膜に「びらん」や「潰瘍」ができる炎症性の大腸疾患です。
頻回な下痢や下血、腹痛などが代表的な症状として挙げられます。潰瘍性大腸炎の患者数は、潰瘍性大腸炎の医療受給者証および登録者証の交付件数でみると、1980年には4,406人でしたが、1990年には2万3,200人に、2008年には10万4,721万というように、年々5,000人程度の割合で増加してきました。2016年度には16万7,872人と報告されています。原因は、はっきりと分かっておらず、国の難病疾患である「特定疾患」に指定されています。
様々な研究などから、潰瘍性大腸炎の原因として、腸内細菌の関与や本来は外敵から身を守るための体の免疫機構が正常に機能しない「自己免疫反応の異常」、あるいは乳製品や肉類などを過剰に摂取するようになった食生活の欧米化などの関与が考えられていますが、はっきりとした原因は現在のところ不明とされています。
下痢や下血などの自覚症状があった場合に潰瘍性大腸炎を疑って大腸内視鏡検査を行い、実際に腸の粘膜を観察することにより発見されることが大部分ですが、一部、炎症の程度の軽い場合は症状が出ることがなく、たまたま大腸内視鏡検査を行うことにより発見されることもあります。
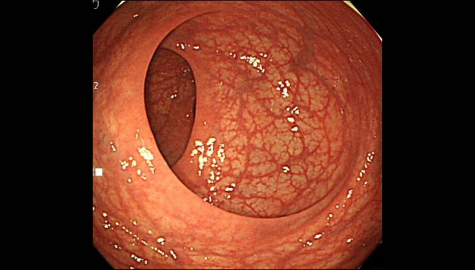
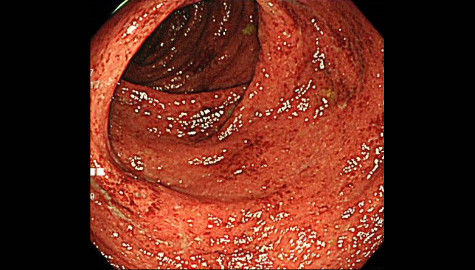
下痢や排便時の出血が長期間続く場合には、
一度大腸内視鏡検査を受けておく方がよいでしょう。
直腸カルチノイド
直腸カルチノイドは比較的まれな消化管腫瘍の一つで、大きさが10mmを超えてくると、リンパ節転移や肝転移を起こしやすくなります。カルチは「がん」、ノイドは「類」という意味、つまり「もどき」という言葉であり、直訳すれば、「がんもどき」ということになります。
9mm以下であればリンパ節転移や肝転移を起こすことは稀であり、内視鏡的な切除で完治するため、良性の腫瘍ということになります。かたや、10mmを超えてくると肝転移やリンパ節転移を起こしやすくなり、「がん」としての性質を帯びてきます。
部位別にみると、カルチノイド全体では約70%が胃や大腸などの消化管にみられ圧倒的に多く、次いで肺や気管支などの呼吸器系が約20%を占めると報告されています。
肺のカルチノイドは特に発見が遅れる傾向にあり、「節約術」などで有名であった経済評論家の方が若くして亡くなられた疾患でもあります。
消化管の中では直腸・結腸が約40%、胃が約25%、十二指腸約15%の順に発生頻度が高いとされており、内視鏡検査をきちんと受けていれば早期に発見される部位でもあり、早期発見・早期治療がより大切だと言えます。
ハイビジョン内視鏡
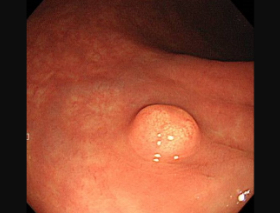
直腸カルチノイドの内視鏡画像です。 黄色調の5mmの小隆起として観察されます。内視鏡画像からカルチノイドと判断して内視鏡的に切除していきます。
ハイビジョン内視鏡
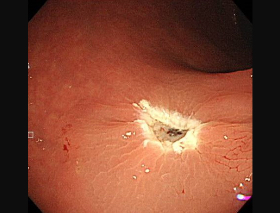
ポリープ切除後の創部です。完全に取り切れているかを確認します。
ハイビジョン内視鏡
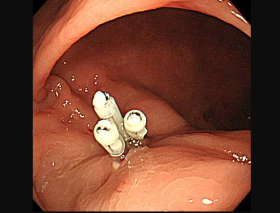
クリップにて縫縮することにより、治療後の出血や穿孔などを防止します。クリップは数日から数週間後に自然に脱落し、排便とともに排出されます。
腫瘍の大きさや転移の状態によって、内視鏡で切除できる場合と
外科的手術やそのほかの治療が必要となってくる場合に分かれます。
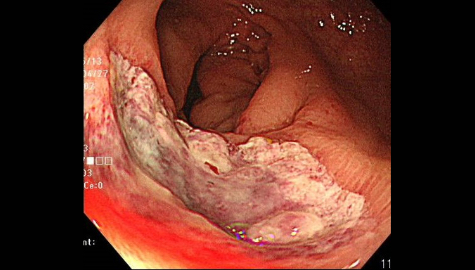
直腸潰瘍
直腸下部に認められることが多い、潰瘍性の病変です。
自覚症状がないことがほとんどですが、時々潰瘍から出血することがあります(まれに大量の下血となり貧血をきたすこともあります)。
ご高齢の方や栄養不足の方に生じる病変のことがありますが、原因がはっきりしないこともあります。
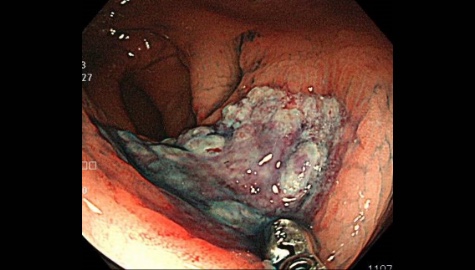
大腸脂肪腫
消化管の脂肪腫は比較的稀な疾患とされており、消化管腫瘍のうちの約3%程度と報告されています。
消化管の部位別では、大腸、小腸、胃の順で多く、大腸では、盲腸部や上行結腸などの大腸の始まりである右側結腸に多く、小腸においては回腸に多いとされています。脂肪腫のほとんどが無症状であり、大腸内視鏡検査の際に偶然見つかることが多いですが、サイズの増大に伴って腹痛などの症状が出てくることもあります。大部分が良性の腫瘍であるため、症状のない小さいサイズのものは経過観察で良いとされています。
大腸メラノーシス
便秘傾向の方がコーラックやスルーラックなどの市販の便秘薬を長期にわたって使用することによって腸の粘膜にメラニンが沈着して、腸の粘膜が真っ黒くなってしまった状態が大腸メラノーシスです。大腸メラノーシスは下剤の長期内服による副作用ですが、目に見える部分でもなく、自覚症状があるわけでもないので、大腸内視鏡検査を行って初めて、大腸メラノーシスになっていることが分かることがほとんどです。
大腸メラノーシスになると腸の働きが悪くなり、大腸の神経が鈍くなることにより、便秘がますます悪化していき、内服する下剤の量がそれに合わせて増えていくようになります。「大腸ポリープが見つけやすくなるから、悪いことではないよ」というドクターの声を稀に耳にしますが、下剤の量がどんどん増えていき、ついには下剤では排便が困難となる状況となってしまい、苦しんでいる患者さんが数多くいることを考えると、とんでもない発言だと思われます。
自然の成分であり、体に優しいと思っている「アロエ」や「センナ」も同様の下剤ですので、長期に摂取していると大腸メラノーシスの状態になってしまうことには注意が必要です。また、漢方薬に含まれている「大黄(ダイオウ)」という成分も同様に下剤の成分でありますので、体に良いからと処方されて服用していた漢方薬で知らず知らずのうちに大腸メラノーシスになってしまっていたということも数多く目にします。
ダイエット目的の薬品などには大部分が下剤の成分が含まれていますので、箱の後ろなどに記載されている成分表などをよく見てから服用するようにした方が良いと思われます。