
MENU
閉じる
おすすめ内視鏡豆知識
Endoscopist Doctor's Knowledge

胃がんについて知ろう!
胃がんとは?
胃がんは、胃の壁の最も内側にある粘膜内の細胞が、何らかの原因でがん細胞になることから始まります。がん細胞が発生し、体内の免疫システムから見つからないようにして無秩序にふえていくことにより大きくなっていきます。がんが大きくなるにしたがい、徐々に粘膜下層、固有筋層、漿膜へと元の場所から徐々に大きくなるように、また粘膜の下側に向かって深く進んでいきます。
胃がんが増大しより深く進むと、粘膜下層にある血管やリンパ管を介してがん細胞がリンパ液や血液の流れに乗って、胃から飛び出して全身に広がります。血液の流れに乗って胃から離れた臓器で胃がん細胞がふえることを転移(てんい)と言い、肝臓や肺に転移が良くみられます。また、低分化がんや未分化癌の場合、胃の漿膜の外側を越えて、おなかの中にがん細胞が散らばる腹膜播種(ふくまくはしゅ)が起こることがあります。リンパ管に沿って胃周囲のリンパ節転移が起こり、さらに遠くまでに広がると大動脈周囲のリンパ節まで腫れる事があります。胃以外の臓器に転移が認められた場合を遠隔転移と呼びます。
胃がんの原因は何?
胃がんの発生要因としては、ヘリコバクター・ピロリ(ピロリ菌)の感染が主な原因と考えられます。その他には、喫煙、食塩・高塩分食品の摂取が、発生する危険性を高めることが報告されています。他にもEBウイルスに関連する胃がんや、遺伝性の胃がんに関しても報告があります。
胃がんの症状は?
胃がんは進行の程度にかかわらず症状が全くない場合もあります。逆に早い段階から胃痛、胸焼け、黒い便がみられることもあります。これらの症状は胃炎や胃潰瘍などにもみられ、症状では区別はつきません。進行したがんの症状は、痛みというより食事が通らない、胃が重い、体重が減る、食物がつかえるといったものです。知らない間に貧血が進み、そのために動悸や息切れが生じて発見されることもあります。
早期胃がんはほぼ無症状です。上腹部痛や腹部膨満感、食欲不振などが現れることもありますが、胃がんに特有な症状はありません。一般的にはこれらの症状をきっかけに胃X線検査や胃内視鏡検査を受け偶然に発見されます。
進行がんになると体重の減少や消化管からの出血による吐血や下血などが見られ、上腹部にでこぼこした硬い腫瘤(しゅりゅう)を触れることもあります。がんが全身に広がると、腹水がたまったりリンパ節が腫れたりすることがあります。このような場合には手術の対症にはなりません。
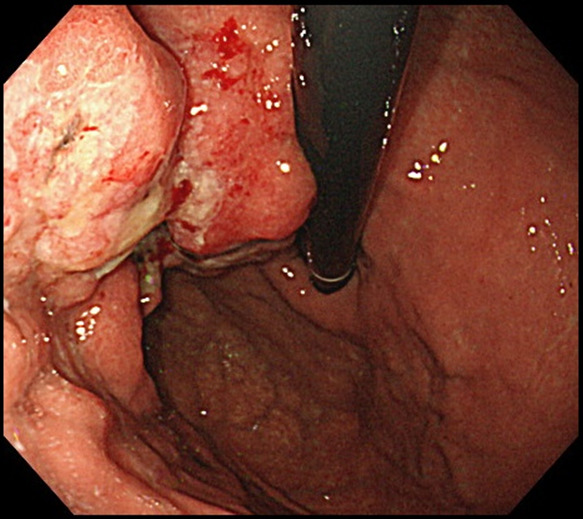
胃の入り口である噴門付近にできた進行胃がんです。ここまで大きい胃がんがあっても無症状なことが多いですが、胃がんからの持続的な出血により血液検査で貧血を認めることがあります。
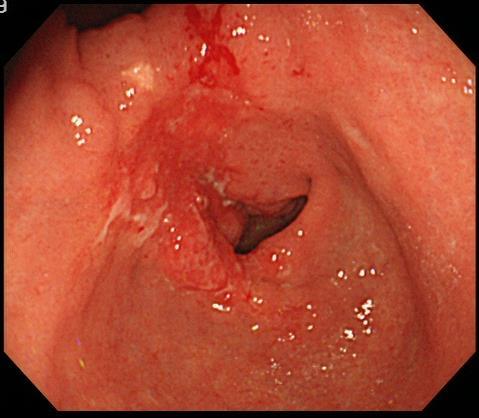
胃の出口である幽門にできた進行胃がんです。胃の出口を塞ぐようになってしまい、この場合には食欲不振、嘔吐、体重減少が起こる可能性があります。
胃がんを診断するための検査とは?
この症状があれば「胃がん」という症状はありません。上記で説明したような胃の症状が少しでもある場合は、まず胃がんがあるかどうかを調べるための検査を受けましょう。
胃がんがあるかどうかを調べるための検査としては、従来からある胃レントゲン検査(バリウム検査)と胃内視鏡検査(胃カメラ検査)があります。胃レントゲン検査は一昔前に行われていた集団検診で行われていた検査法で、レントゲンを通さないバリウムを口から飲用して、胃内の凸凹に応じた変化をみる検査です。胃内視鏡検査が主流となった今、胃レントゲン検査で得られる画像は白黒の影絵でしかない事、放射線被曝の問題もありお勧めすることはできません。
胃内視鏡検査(胃カメラ検査)は粘膜の微細な変化しか認めない早期の食道がんも見つけることが可能です。特にオリンパス社製の胃内視鏡(胃カメラ)にはNBI(Narrow Band Imaging)という狭帯域光観察が可能で、NBIを用いて食道、胃を観察すると非常に高い精度で早期の食道がんも発見可能となります。当クリニックで用いている胃内視鏡(胃カメラ)は狭帯域光観察モードだけでなく、より高精度にがんを診断可能な表面構造を拡大してみることができる拡大観察機能も備えた最新鋭のオリンパス社製の胃内視鏡(胃カメラ)です。
この高性能な胃内視鏡(胃カメラ)での観察に加えて、少しでも食道がんが疑われた際にはヨードという色素を用いた染色法(ヨード染色)を用いて、不染帯となったがんが疑われた部分から生検による顕微鏡を用いた病理組織診断を行うことで確定診断します。胃がんが疑われると、病変部位をがんであるか、どのような種類のがん細胞かを確定するための検査である生検を行います。胃レントゲン検査では生検検査が出来ませんので、この点が大きく異なります。
胃がんの種類は?
胃がんを診断するためには胃からがん細胞を検出する必要があります。胃レントゲン検査では行うことが出来ないので必ず胃内視鏡検査を受ける必要があります。内視鏡検査で胃がんが疑われた場合には、必ず病理組織検査を行います。ピロリ菌感染により生じた慢性胃炎(萎縮性胃炎)からは、分化型胃がんが発生することがほとんどです。特殊な胃がんとして、ピロリ菌感染による非常に強い炎症が起こり遺伝子に傷がつき、萎縮性胃炎が出来上がる前に起こる低分化型胃がんや印環細胞がんがあります。胃壁の中を硬く厚くさせながら広がり粘膜の表面にはあまり現れません。これをスキルス胃がんといいます。
早期のスキルス胃がんは病変が粘膜面に露出していることが少ないため内視鏡検査で見つけることが難しいとされていますが、胃レントゲン検査でも同様です。食事が食べられないなどの症状があらわれて見つかったときには、実は進行しているスキルス胃がんだったケースも少なくありません。
進行したスキルス胃がんはレントゲン検査の方が見つかりやすいと言われていますが、胃内視鏡検査でも胃がんを熟知した内視鏡医であれば診断は可能です。スキルス胃がんを診断するために胃内に十分な空気を入れて胃壁の伸展性を確認します。胃がんかどうかを診断するためには、内視鏡施行医が胃がんの形態、特徴を十分に把握しておかなければならないため、内視鏡検査をどこで受けるかも重要な事項なのです。
早期がんと進行がんについて
がんの深さが粘膜および 粘膜下層にとどまるものを「早期胃がん」、粘膜下層より深いものを「進行胃がん」といいます。
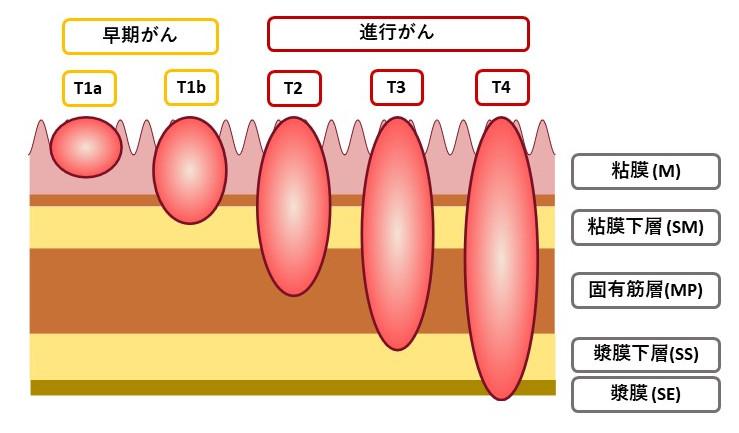
胃がんは胃の粘膜から発生します。粘膜は血管やリンパ組織に乏しいので、がんが粘膜にとどまるあいだはほとんど転移を起こしてきません。粘膜下層には血管やリンパ組織が豊富にありますので、胃がんが粘膜下層まで浸潤しますと転移が起きてきます。しかしリンパ管を介して転移が認められるリンパ節は大部分が胃の周囲に限定した場合が多く、この場合は胃がんの外科手術により、胃切除と同時に周囲のリンパ節も切除します。胃がんの浸潤が固有筋層に達したりあるいはこれを越えて深くまで浸潤すると、血管介した遠隔転移や胃壁を突き抜けて生じる腹膜播種が起こやすくなり、手術してもがんを取りきれなかったり、取りきれたと思ったがんが再発してきたりします。そこで、がんの浸潤が粘膜と粘膜下層までのものを早期がん、それ以上のものを進行がんと呼んで区別しています。見つかった状態が早期がんなのか、進行がんなのかが重要なのは、当然治療後の生存率に大きな差が生じるためです。
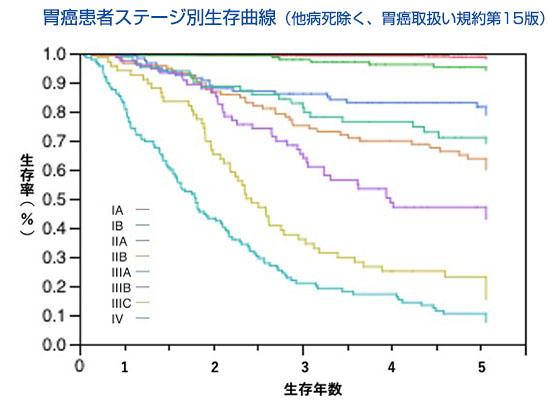
早期がんで見つかれば治療を受けることで胃がんから治癒出来る可能性が高くなり、進行がんで見つかれば外科手術後の再発のリスクや、手術を受けることが出来ない状態、がんをすべて取り除くことが困難とされるステージ4の場合は根治を望むことは難しいとされています。
胃がんの治療とは?
内視鏡治療(早期胃がんで粘膜内がん、一部の浸潤が浅い粘膜下がん)
内視鏡治療は、胃内視鏡を用いて胃の粘膜にあるがんを切除する方法です。がんが粘膜層にとどまっており、原則リンパ節転移の可能性がごく低い早期のがんで、一度に切除できると考えられる場合に行われます。以前は内視鏡的粘膜切除術(EMR:endoscopic mucosal resection)が行われていましたが、現在は内視鏡的粘膜下層剥離術(ESD:endoscopic submucosal dissection)が主流です。ESDは電気メスを用いて、病変を一つの塊として粘膜を切除することが可能な治療法です。
内視鏡治療でがんが確実に取りきれたかどうかは、病理診断で確認する必要があります。がんが確実に取りきれてリンパ節転移の可能性が極めて低い場合(根治度A、B)には、経過観察となります。がんが内視鏡治療では取りきれなかった、あるいは取りきれているが、深さが粘膜下層の深い部位まで達しているなどの理由でリンパ節転移の可能性がある場合(根治度C)は、追加で手術が必要となる場合が多く、主治医と相談が必要になります。
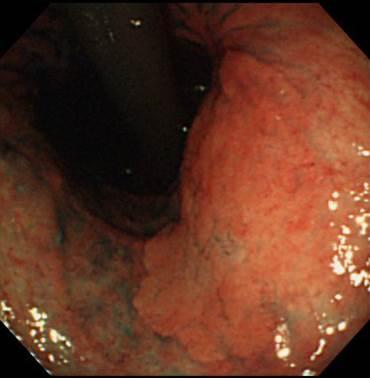
胃体部にできた早期胃がんです。このように大きな早期胃がんでも症状はほぼありません。
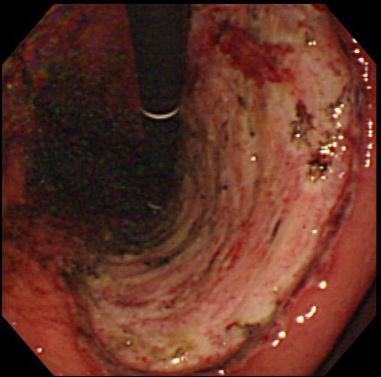
ESD後は病変が一括で切除され、人工的な胃潰瘍が形成されます。
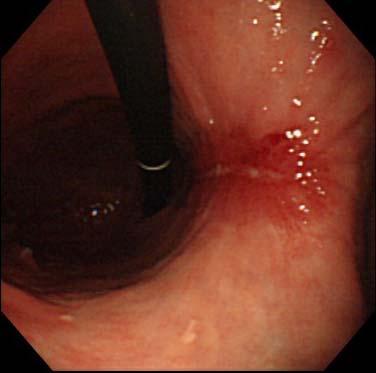
ESD2か月後の状態です。大きな潰瘍も胃酸を抑える内服薬の服用でしっかりと治癒し、瘢痕となります。この状態までに戻れば治療前の胃の状態とほとんど変わらない状態に戻ります。
外科手術(早期胃がんで粘膜下層浸潤がん、進行がん)
遠隔転移がない胃がんで、内視鏡治療による治癒が難しい場合には、手術による治療が標準治療となります。手術では、がんと胃の一部またはすべてを取り除きます。同時に胃の周囲のリンパ節を取り除くリンパ節郭清や、食物の通り道をつくり直す再建手術(消化管再建)も行います。おなかを20cmほど切開する開腹手術と、小さい穴を開けて専用の器具で手術を行う 腹腔鏡下手術があります。手術の方法は、病気の進行度合い、手術を受ける人の病歴や各病院施設によって差異があります。手術前に必ず主治医の先生から説明がありますので、手術方法がどうなるのかを確認した方が良いでしょう。
化学療法(抗がん剤治療)
抗がん剤を用いた治療を化学療法と言います。近年は特定のがん増殖にかかわる因子のみを抑える分子標的薬剤やがん免疫に作用するがん免疫療法が開発され、抗がん剤と合わせて行われる治療が行われています。
薬物療法は抗がん剤を使用する目的によって大きく3つに分類されます。
(1)手術による治癒が難しい進行・再発胃がんの場合、がんに伴う苦痛の改善や生命予後の延長を期待して行う場合。
(2)手術後の再発を予防する術後補助化学療法の場合。
(3)再発の要因となる目に見えないような小さな転移や、がんの大きさが比較的大きいために切除をよりしやすくするために行う、手術前に行う術前化学療法の場合。
多くの場合、化学療法といえば(1)の事をさすことが多いと思います。切除不能な胃癌に対する積極的な治療として抗がん剤投与が行われます。まず、このような方に抗がん剤による治療を行うべきかどうかについて、2006年にJournal of Clinical Oncology誌にWagnerが、いくつかの報告を統合的に解析した結果を論文掲載しました。この報告によれば、切除不能な胃癌患者さんに対して抗がん剤治療を行う事は延命効果を示すことが分かりました。これ以降、積極的に胃がんに対する抗がん剤治療がはじまり、この10年で分子標的薬剤やがん免疫療法が次々と開発されています。
1次治療と呼ばれる初めに行われる治療法から、現在は3次治療まで胃癌治療ガイドラインには掲載されています。最新のものは胃がん治療の主治医にお聞きください。
経鼻内視鏡で大丈夫?
健康意識の高い人ほど、病気の予防、早期発見のための健診、人間ドックを定期的に受けていると思います。その際に、今までの口からの胃カメラ検査が苦しいという経験から、より細いカメラを使う鼻からの経鼻内視鏡を選択していませんか?
確かに、意識がある中での口からの胃カメラ検査で辛い経験をした方は、経鼻内視鏡は「ラクだった」と話す方が多いかもしれません。
実は経鼻内視鏡の画質があまり良くないことを知っていますか? 内視鏡検査は楽かもしれませんが、肝心の内視鏡画像が悪いといくら名医でも「がん」が見えていなければ診断することはできません。
当院の胃内視鏡検査はすべて口からの内視鏡検査ですが、オリンパス社製の最高画質クラスの胃カメラを使用しています。経験豊かな内視鏡専門医が、ハイビジョン画像を見て確実に診断していきます。
さらに、当院は全員に苦しくなく痛みに配慮した胃内視鏡検査を行っています。鎮静剤を使うことでほとんどの方が検査中の事をあまり覚えていないか、なんとなくの記憶がある程度だったと言われています。当然、保険診療内での検査ですのでご安心ください。
今後胃内視鏡検査を受けることをお考えの方はぜひ当院でお受け下さい。










