
MENU
閉じる
おすすめ内視鏡豆知識
Endoscopist Doctor's Knowledge

慢性胃炎って胃がんの原因なのですか?
慢性胃炎とは?
胃炎とは日常において良く使われる診断名になります。通常、その経過から急性と慢性とに分類されますが、一般的にいう胃炎とは慢性胃炎を意味することが多いと考えて良いでしょう。この慢性胃炎の本態は病理組織学的な診断、すなわち顕微鏡で診断される組織学的胃炎で、これはヘリコバクター・ピロリ感染が主な原因であり、胃からの生検の採取により病理組織学的に診断が行われます。
慢性胃炎の原因は何?
大きくはヘリコバクター・ピロリによる慢性胃炎(B型胃炎)と自己免疫機序による慢性胃炎(A型胃炎)に分けられます。日常診療ではヘリコバクター・ピロリ菌によって生じる萎縮性胃炎の事を、慢性胃炎と考えることがほとんどです。ヘリコバクター・ピロリ菌によって生じる慢性胃炎の中で、鳥肌胃炎と呼ばれる萎縮性胃炎が生じる前に起こるタイプも存在します。自己免疫機序によるA型胃炎は稀で、通常の胃がんが生じるよりもカルチノイド腫瘍を生じることが多いとされています。
慢性胃炎の症状は?
慢性胃炎に特異的な症状はなく、上腹部痛、上腹部不快感、悪心・嘔吐、胸やけなどの上部消化器症状が出現することが多いと考えられます。
慢性胃炎を診断するための検査とは?
現在、ヘリコバクター・ピロリ菌感染を未感染,現感染,除菌後を含む既感染の 3つのフェーズに大きく分けて胃炎の内視鏡所見を診断することを基本とした、「胃炎の京都分類」が使われています。
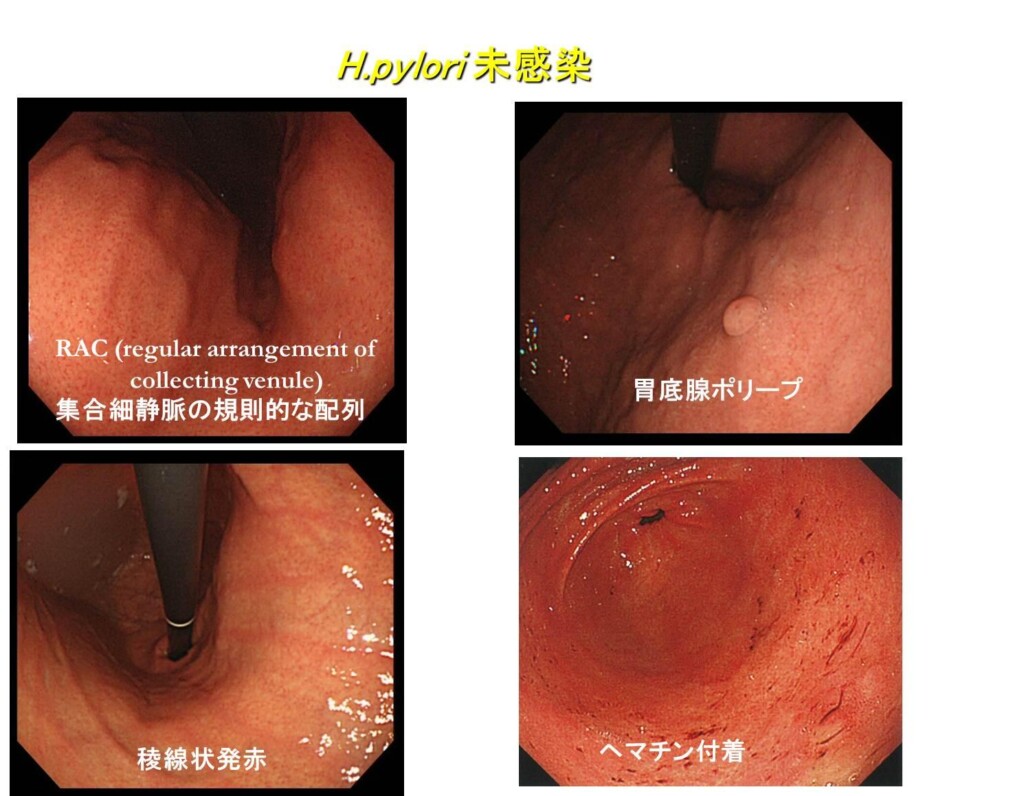
ヘリコバクター・ピロリ未感染胃粘膜
胃底腺ポリープ、ヘマチン付着、前庭部および胃体部の稜線状発赤、隆起型びらん
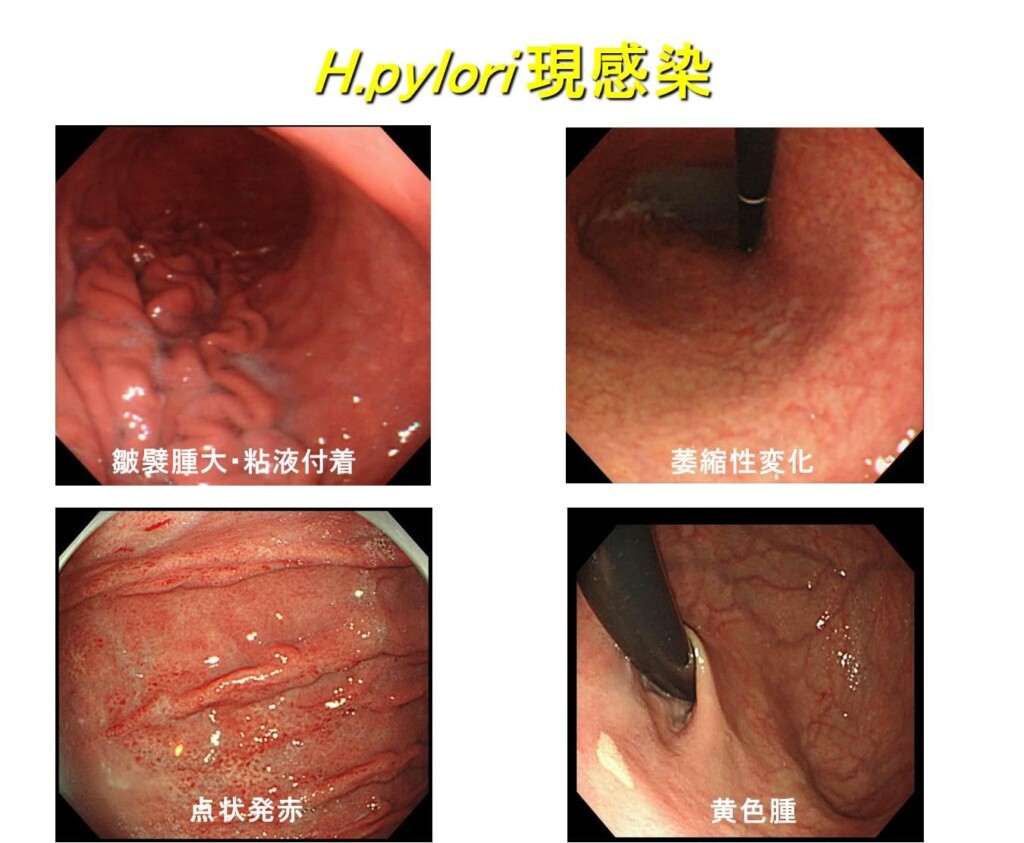
ヘリコバクター・ピロリ現感染胃粘膜
萎縮性胃炎、腸上皮化生、皺襞肥大型胃炎、鳥肌胃炎
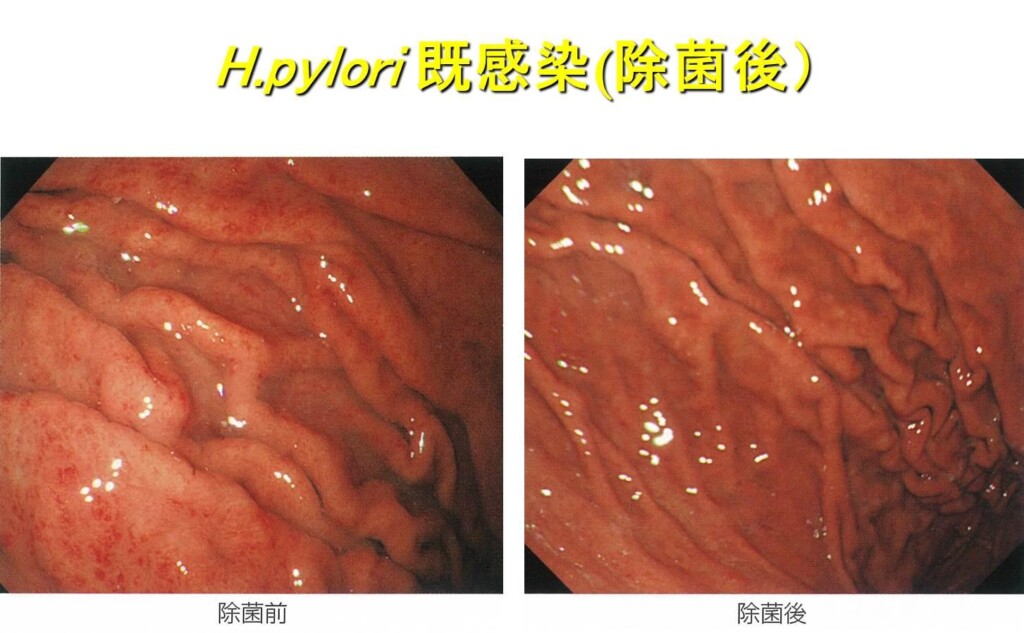
ヘリコバクター・ピロリ既感染胃粘膜
除菌後あるいは胃粘膜の高度萎縮によるピロリ菌の自然消失の状態、地図状発赤
慢性胃炎の治療とは?
「慢性胃炎」の治療はヘリコバクター・ピロリ菌の除菌療法が基本となります。症状としては、上腹部痛、上腹部不快感、悪心・嘔吐、胸やけなどの上部消化器症状が、胃食道逆流症(GERD)や機能性消化器疾患(機能性ディスペプシアや過敏性腸症候群など)などに診断され、原因となる疾患に合わせた治療が行われます。
鳥肌胃炎とは?
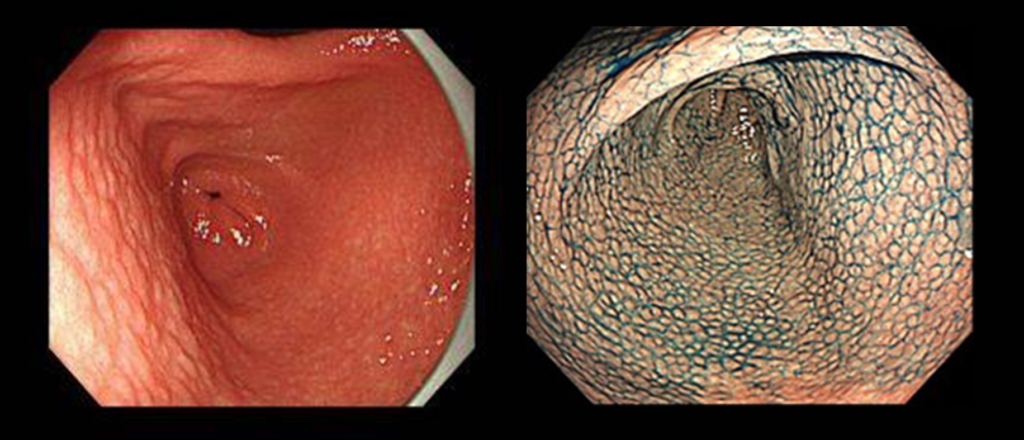
胃の粘膜、とくに前庭部と言われる出口周辺において、つぶつぶしていてまるで料理する前の鳥の皮のように見えることから鳥肌胃炎と呼ばれています。鳥肌胃炎の問題点は、胃粘膜の萎縮が進んでくる前に、未分化型胃がんができやすい事です。この未分化型胃がんは悪性度が高く、粘膜の下などに広がりやすい特徴を持つため、結果スキルス胃がんにつながることが多く、鳥肌胃炎の方はそうでない方の60倍胃がんになりやすいといわれています。
鳥肌胃炎の原因は何?
ヘリコバクター・ピロリ菌の初感染によって起こる過剰なリンパ組織の免疫応答が原因です。鳥肌胃炎に合併し易いスキルス胃がんの特徴は、若い女性に多く発症しやすく、発生部位は胃体部、組織型は未分化型がんの発生母地として注目されています。鳥肌胃炎もピロリ菌感染の一つの形態に変わりはなく、過度に心配する必要はありません。
鳥肌胃炎の症状は?
鳥肌胃炎の症状は特有のものはないので一般的な胃の症状として、胃痛、胃のむかつき、げっぷ、上腹部の痛みなどが症状として現れることがあります。無症状の人も多く、内視鏡検査で発見されない限り鳥肌胃炎と気づくことはほぼありません。
鳥肌胃炎を診断するための検査とは?
胃内鏡検査で胃前庭部の粘膜の色調、模様を判断して診断します。インジゴカルミンを散布すると凹凸が強調され、いかにも鳥肌のように見えます。
鳥肌胃炎の治療とは?
胃内視鏡検査で鳥肌胃炎と診断された場合、まずは胃がんが無いことを確認する事が重要です。ヘリコバクター・ピロリの検査を行いピロリ菌感染が確認されれば、早めにヘリコバクター・ピロリ除菌療法を行うことが必要です。この場合の保険診療内で除菌治療を受けることができますのでご安心ください。除菌が成功したあとは、鳥肌を呈していた胃粘膜のブツブツは徐々に治っていきます。その後の定期的な胃内視鏡検査が必要です。
胃がんとは?
胃がんは、胃の壁の最も内側にある粘膜内の細胞が、何らかの原因でがん細胞になることから始まります。特殊な胃がんとして、主に胃壁の中で広がって粘膜の表面にはあまり現れない「スキルス胃がん」があります。胃がんの患者数はゆっくり減少しています。胃がんの罹患率と死亡率は男性の方が女性より高く、年齢別にみると40歳未満では男女差は小さく、40歳以降にその差が開きます。
胃がんは、胃の壁の最も内側をおおう粘膜の細胞が何らかの原因でがん細胞となり、無秩序にふえていくことにより発生します。がんが大きくなるにしたがい、徐々に粘膜下層、固有筋層、漿膜へと外側に深く進んでいきます。がんがより深く進むと、漿膜の外側まで達して、近くにある大腸や膵臓(すいぞう)にも広がっていきます。このようにがんが周囲に広がっていくことを浸潤(しんじゅん)といいます。
胃がんでは、がん細胞がリンパ液や血液の流れに乗って、離れた臓器でとどまってふえる転移が起こることがあります。また、漿膜の外側を越えて、おなかの中にがん細胞が散らばる腹膜播種(ふくまくはしゅ)が起こることがあります。
特殊な胃がんとして、胃壁の中を硬く厚くさせながら広がり粘膜の表面にはあまり現れないタイプがあり、これをスキルス胃がんといいます。早期のスキルス胃がんは病変が粘膜面に露出していることが少ないため内視鏡検査で見つけることが難しいことから、症状があらわれて見つかったときには進行していることが多いとされています。
胃がんの原因は何?
胃がんの発生要因としては、ヘリコバクター・ピロリ(ピロリ菌)の感染、喫煙があります。その他には、食塩・高塩分食品の摂取が、発生する危険性を高めることが報告されています。
胃がんの症状は?
胃がんは進行の程度にかかわらず症状が全くない場合もあります。逆に早い段階から胃痛、胸焼け、黒い便がみられることもあります。これらの症状は胃炎や胃潰瘍などにもみられ、症状では区別はつきません。進行したがんの症状は、痛みというより食事が通らない、胃が重い、体重が減る、食物がつかえるといったものです。知らない間に貧血が進み、そのために動悸や息切れが生じて発見されることもあります。
早期胃がんはほぼ無症状です。上腹部痛や腹部膨満感、食欲不振などが現れることもありますが、胃がんに特有な症状はありません。一般的にはこれらの症状をきっかけに胃X線検査や胃内視鏡検査を受け偶然に発見されます。
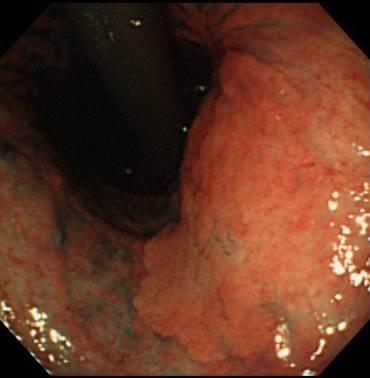
胃体部にできた早期胃がんです。このように大きな早期胃がんでも症状はほぼありません。
進行がんになると体重の減少や消化管からの出血による吐血や下血などが見られ、上腹部にでこぼこした硬い腫瘤(しゅりゅう)を触れることもあります。がんが全身に広がると、腹水がたまったりリンパ節が腫れたりすることがあります。このような場合には手術の対症にはなりません。
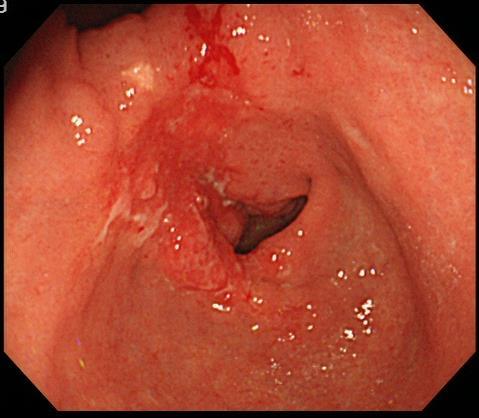
胃の出口である幽門にできた進行胃がんです。胃の出口を塞ぐようになってしまい、この場合には食欲不振、嘔吐、体重減少が起こる可能性があります。
胃がんを診断するための検査とは?
胃がんが疑われると、病変部位をがんであるか、どのような種類のがん細胞かを確定するための検査である生検を行います。そして胃がんが確定されると、CTなどのがんの進行度を診断する検査を行い、進行度に応じた治療方針を決定します。
①胃内視鏡検査
口から胃の中に挿入して、胃の粘膜面を直接細かく観察し、必要に応じて組織の一部を採取します。このように組織を採取して顕微鏡検査を行うことを生検(せいけん)といい、がんの確定診断をするうえで極めて重要な検査です。
②胃X線検査
主に健診や人間ドックで主に用いられていて、バリウムを飲んで食道と胃粘膜表面の凹凸をX線で撮影して行うレントゲン検査のことです。撮影された画像は白黒であるので、粘膜の細かい観察能力ではハイビジョンでフルカラーの内視鏡に劣りますが、胃の全体像やスキルス胃がんによる胃壁の硬化像を診断するのに適しています。食道や十二指腸との距離や病変の部位や拡がりを診断する目的で胃癌を手術する前には必ずレントゲン検査を行います。
③CT検査
がんの転移の有無を知るために行います。肝臓、肺、リンパ節、腹水の有無、腹膜への転移を調べます。
胃がんの治療とは?
◎早期がんと進行がんについて
がんの深さが粘膜および粘膜下層にとどまるものを「早期胃がん」、粘膜下層より深いものを「進行胃がん」といいます。
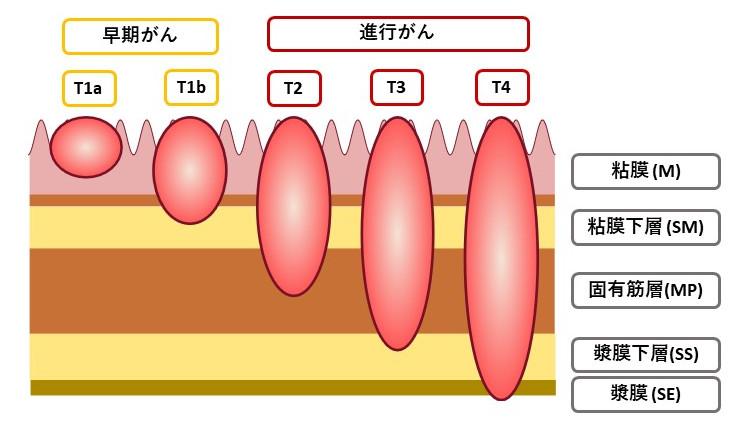
胃がんは胃の粘膜から発生します。粘膜は血管やリンパ組織に乏しいので、がんが粘膜にとどまるあいだはほとんど転移を起こしてきません。粘膜下層には血管やリンパ組織が豊富にありますので、がんが粘膜下層まで浸潤しますと転移が起きてきます。しかし転移が認められるリンパ節は大部分が胃に接したものですので、この時期の胃がんは手術によりほとんど治癒します。がんの浸潤が固有筋層に達したり、あるいはこれを越えて深くまで浸潤するほど転移が激しくなり、手術してもがんを取りきれなかったり、取りきれたと思ったがんが再発してきたりします。そこで、がんの浸潤が粘膜と粘膜下層までのものを早期がん、それ以上のものを進行がんと呼んで区別しています。
内視鏡治療(早期胃がんで粘膜内がん)
内視鏡治療は、胃内視鏡を用いて胃の粘膜にあるがんを切除する方法です。がんが粘膜層にとどまっており、原則リンパ節転移の可能性がごく低い早期のがんで、一度に切除できると考えられる場合に行われます。現在は内視鏡的粘膜下層剥離術(ESD:enodoscopic submucosal dissection)が主流です。内視鏡的粘膜下層剥離術(ESD:endoscopic submucosal dissection)は電気メスを用いて、病変を一つの塊として粘膜を切除する治療です。
内視鏡治療でがんが確実に取りきれたかどうかは、病理診断で確認する必要があります。がんが確実に取りきれてリンパ節転移の可能性が極めて低い場合(根治度A、B)には、経過観察となります。がんが内視鏡治療では取りきれなかった、あるいは取りきれているが、深さが粘膜下層まで達しているなどの理由でリンパ節転移の可能性がある場合(根治度C)は、追加で手術が必要となる場合が多く、主治医と相談が必要になります。
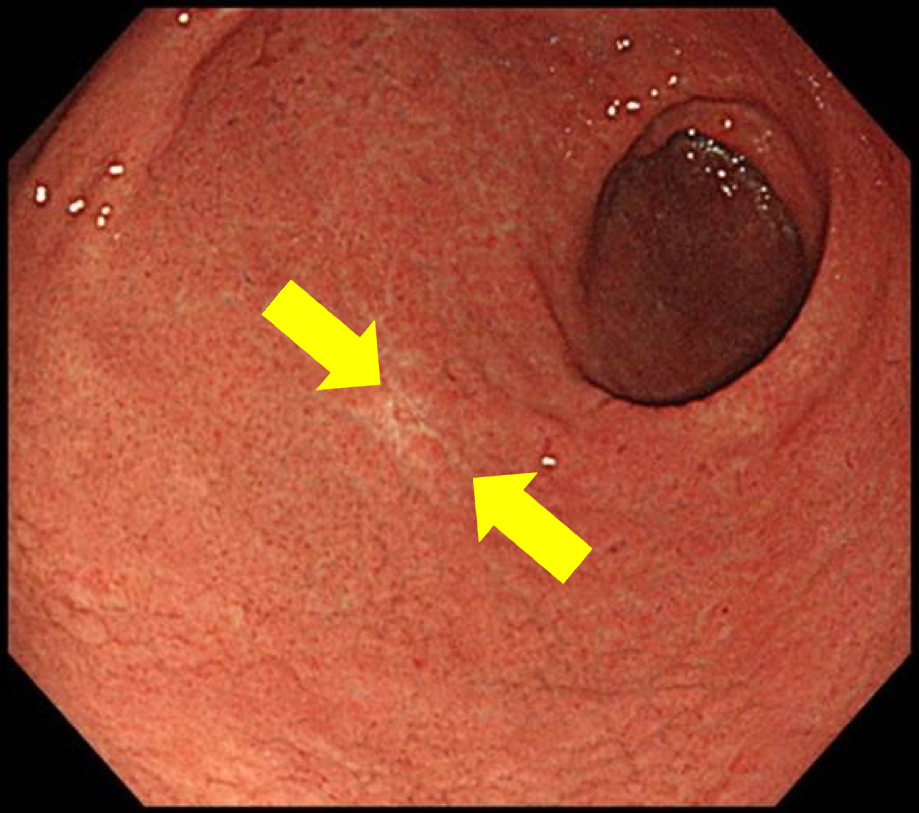
胃の出口近くの前庭部にできていた早期胃がんです。健診でピロリ菌がいると診断され、症状なく胃カメラ検査を行い偶然発見されました。この程度の大きさであれば内視鏡治療すれば切除できます。
外科手術(早期胃がんで粘膜下層浸潤がん、進行がん)
遠隔転移がない胃がんで、内視鏡治療による治癒が難しい場合には、手術による治療が標準治療となります。手術では、がんと胃の一部またはすべてを取り除きます。同時に胃の周囲のリンパ節を取り除くリンパ節郭清や、食物の通り道をつくり直す再建手術(消化管再建)も行います。おなかを20cmほど切開する開腹手術と、小さい穴を開けて専用の器具で手術を行う 腹腔鏡下手術があります。
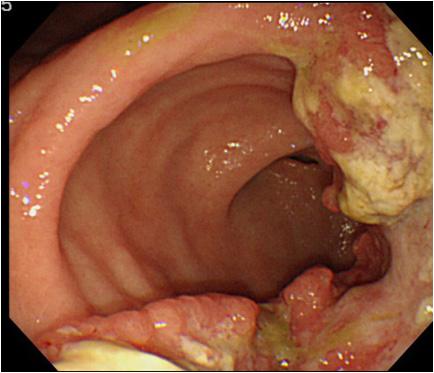
同じ胃の出口近くの前庭部にできた進行胃がんです。こちらは胃痛と食欲低下の症状があり胃カメラの検査を行いました。元来健康とのことで初めての胃カメラ検査でした。やはり定期的な胃カメラ検査が重要だと思われます。専門病院の外科へ紹介し胃の切除術を受けることになりました。
化学療法(抗がん剤治療)
抗がん剤を用いた治療を化学療法と言います。
薬物療法は抗がん剤を使用する目的によって大きく3つに分類されます。
(1)手術による治癒が難しい進行・再発胃がんの場合、がんに伴う苦痛の改善や生命予後の延長を期待して行う場合。
(2)手術後の再発を予防する術後補助化学療法の場合。
(3)再発の要因となる目に見えないような小さな転移や、がんの大きさが比較的大きいために切除をよりしやすくするために行う、手術前に行う術前化学療法の場合。
このような症状の方は胃カメラ検査を受けてください!!
- 胃の痛み
- 胃もたれ
- 食後に膨満感を感じる
- 食欲がない
- 急に体重が減ってきた
- 食べるとすぐに吐いてしまう
- 胸やけ
- のどの違和感
- のどに熱いものを感じる
- のどに何かつかえた感じがする
- 咳が止まらない
- 胸の痛みを感じるようになった
- バリウム検査で要精密検査が出た
- ピロリ菌感染の疑いがある
- ピロリ菌がいると診断された
- 胃や食道に関する疾患を診断された
- 便が黒かった
- くり返す腹痛がある
- 慢性胃炎の方
上記の症状が該当される方は胃カメラ検査を早めに受けてください。胃カメラ検査を受けて直接観察することで症状の原因究明、消化器疾患の診断や治療ができ、さらに胃がんの早期予防に繋がります。放っておいても症状は決してよくなりません。






