
MENU
閉じる
おすすめ内視鏡豆知識
Endoscopist Doctor's Knowledge

胃カメラで見つかる「がん」は?~食道がん、胃がんを知ろう~
食道がんとは?
食道は、咽頭(のど)と胃の間をつないでいる筒状の臓器です。この筒を構成している壁は、内側から外側に向かって粘膜上皮、粘膜固有層、粘膜筋板、粘膜下層、固有筋層、外膜という層から構成されおり、最も内側の粘膜上皮は重層扁平上皮という組織で覆われています。
日本人でみられる食道がんの90%以上は、この食道壁の一番内側の粘膜上皮である重層扁平上皮から発生する扁平上皮がんです。食道がん(食道扁平上皮がん)は60~70歳の男性に発症しやすいと言われています。バレット食道から発生する食道腺がんは日本では約10%程度と少ないですが、欧米では食道がんの50%以上を占めると言われています。
食道がん(食道扁平上皮がん)は同時多発や異時性多発(時間をあけて最初にがんが発生した場所と違うところに新しいがんが発生する)しやすく、重複がん(食道がん以外の別の臓器にも同時または異時性にがんが発生する)の割合が約20%もあると報告されています。食道がんの重複がんとしては、胃がん、頭頸部がん(咽頭がん、喉頭がんなど)などが多いと報告されています。
食道がんの原因は何?
食道がん(食道扁平上皮がん)のできる主な原因は、喫煙と飲酒です。毎日1.5合以上の飲酒や20本以上の喫煙をする人は、飲酒や喫煙をしない人に比べて30倍以上の発がんリスクがあると言われています。
最近の研究ではアルコールによる食道がんの発現が注目されています。飲酒により摂取されたアルコールが体内で分解されることによって生じるアセトアルデヒドは発がん性物質と考えられています。このアセトアルデヒドが顔を赤くする原因と考えられていて、アセトアルデヒドを分解する酵素の働きが生まれつき弱い人は、食道がん(食道扁平上皮がん)の発生する危険性が高いと報告されました。特に少量の飲酒ですぐに顔が赤くなっていた人が、だんだん飲酒に慣れて飲酒量が増えると、食道がんができる可能性が何十倍も高まると言われています。たくさんの飲酒を長期間続けるひと、喫煙と飲酒の両方の習慣がある人は、その危険性がより高まると考えられています。また、熱い物の摂取も食道がん(食道扁平上皮がん)の危険性を高めると考えられています。
食道がんの症状は?
早期食道癌がん
早期の食道がんでは食道粘膜の表面にわずかな陥凹を呈するぐらいの病変なので、症状を感じることはまずありません。
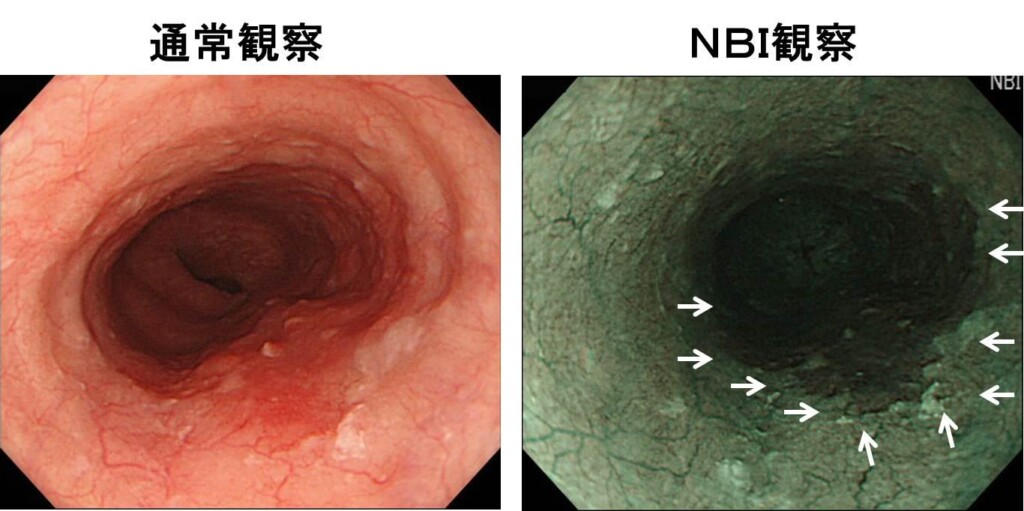
通常観察では発赤を認めますが、NBI観察ではBrownish Areaと呼ばれるやや黒みがかった範囲で認識されます。
進行食道がん
食道がんが進行してくると食道内を塞ぐようになり、食事の通過障害が出現してきます。通過に時間がかかるようになって、食べものが通過できずに充満してしまうと、胸やけ症状を生じてきます。
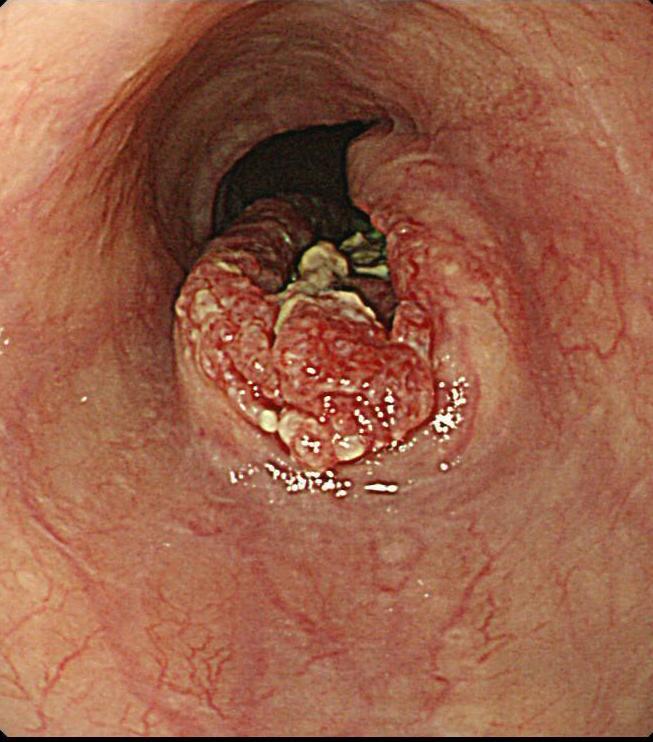
進行食道がんです。食べ物が通過しにくいぐらい大きくなってしまい、胸やけ症状を感じてしまいます。
バレット食道がん(食道胃接合部がん)
食道と胃のつなぎ目部分を食道胃接合部といいます。逆流性食道炎による度重なる炎症により傷ついた食道粘膜は、胃の粘膜として治ってしまうことをバレット食道といいます。
食事の欧米化により、欧米諸国に多くみられるバレット食道が原因のバレット食道がんが日本で近年増加傾向です。特に若い世代のバレット食道がんが増加してきており、注意が必要です。食事が通過しにくくなり、胸やけ症状を生じます。
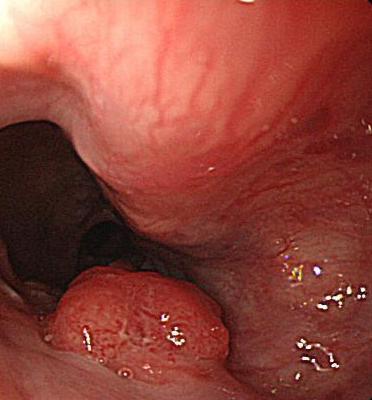
食道と胃の境目にできたバレット食道がんです。食道と胃の境目は狭いため、あまり大きくない腫瘍でも食べ物が通過しにくく、逆流症状による胸やけがでやすいとされています。
食道がんの治療とは?
食道がんの治療としては、大きく分けて内視鏡治療、外科手術、化学療法(抗がん剤治療)、放射線治療の4つがあります。進行度に応じた治療法の選択が必要となり、患者様の状態にあわせて単独または組み合わせた治療を行います。
内視鏡治療
内視鏡治療は、胃内視鏡(胃カメラ)を用いて食道の粘膜にあるがんを切除する方法です。がんの部分だけしか切除できないため、リンパ節転移がない病期(ステージ)分類0の壁深達度(T因子)T1aの粘膜内病変が治療の対象となります。
現在は内視鏡的粘膜下層剥離術(ESD:enodoscopic submucosal dissection)が主流です。内視鏡的粘膜下層剥離術(ESD:endoscopic submucosal dissection)は電気メスを用いて、病変を一つの塊として粘膜を切除する治療です。切除対象となる病変のサイズに制限はありませんが、周在性といって食道がんが横に広がりどのくらい覆っているかが治療できるかどうかの基準になることもあります。
外科手術
病期(ステージ)分類Ⅰ~Ⅲの食道がんに対する標準治療です。食道がんの部位を含めて食道を外科的に切除します。がんが胃に近い部位にある場合は胃の墳門部も一緒に切除することもあります。通常周囲にあるリンパ節を併せて切除します(リンパ節郭清)。切除された食道の代わりに、主に胃を用いて再建術(新しい代用の食道を作る手術)を行います。
化学療法(抗がん剤治療)
抗がん剤を用いた治療を化学療法と言います。食道がんの病期(ステージ)分類により治療の目的が変わってきます。
1) 病期(ステージ)分類Ⅰ~Ⅲの食道がん
近年、外科手術加療を行う場合は、手術加療による治療成績を良くするために術前化学療法を行うことが多くなってきています。
患者様が外科手術を希望しなかった場合や体力や基礎疾患の関係で手術が出来ない場合は、化学療法と放射線治療も組み合わせた化学放射線療法で治癒を目指すこともあります。
このステージの食道がんの標準治療は外科手術ですが、食道がんは放射線治療の効果が高いため、化学放射線療法の治療成績が向上しつつあります。
2) 病期(ステージ)分類Ⅳの食道がん
食道以外の他臓器への血行性の遠隔転移がある病期(ステージ)分類Ⅳaや隣接臓器に接しているⅣbでは、手術でがんを取り除くことができないため、がんの縮小を目指して延命治療を目的とする化学療法を行います。食道がんは化学療法と放射線治療を組み合わせる(化学放射線療法)と治療の成績が良く、病期(ステージ)分類Ⅳであっても、姑息的な化学放射線療法を行うこともあります。
放射線療法
放射線治療は、高エネルギーのX線などをがんの部分に直接あてることでがんを小さくする治療です。放射線療法単独で行うよりも、化学療法と同時に行うとがんに対する治療効果が増します。放射線単独療法は、外科手術や化学療法を行うことが難しいと判断された方に行うことがあります。
化学放射線療法
化学療法、放射線療法のいずれも単独でがんを小さくする効果が期待できる治療ですが、2つを組み合わせて同時に行う化学放射線療法はお互いの相乗効果により治療効果が増す有効な治療方法です。病期(ステージ)分類Ⅰ~Ⅲの食道がんでは外科手術と遜色ない治療成績も報告されています。
胃がんとは?
胃がんは、胃の壁の最も内側にある粘膜内の細胞が、何らかの原因でがん細胞になることから始まります。胃がんの患者数はゆっくり減少しています。胃がんの罹患率と死亡率は男性の方が女性より高く、年齢別にみると40歳未満では男女差は小さく、40歳以降にその差が開きます。
胃がんは、胃の壁の最も内側をおおう粘膜の細胞が何らかの原因でがん細胞となり、無秩序にふえていくことにより発生します。がんが大きくなるにしたがい、徐々に粘膜下層、固有筋層、漿膜へと外側に深く進んでいきます。がんがより深く進むと、漿膜の外側まで達して、近くにある大腸や膵臓(すいぞう)にも広がっていきます。このようにがんが周囲に広がっていくことを浸潤(しんじゅん)といいます。
胃がんでは、がん細胞がリンパ液や血液の流れに乗って、離れた臓器でとどまってふえる転移が起こることがあります。また、漿膜の外側を越えて、おなかの中にがん細胞が散らばる腹膜播種(ふくまくはしゅ)が起こることがあります。
特殊な胃がんとして、胃壁の中を硬く厚くさせながら広がり粘膜の表面にはあまり現れないタイプがあり、これをスキルス胃がんといいます。早期のスキルス胃がんは病変が粘膜面に露出していることが少ないため内視鏡検査で見つけることが難しいとされています。食事が食べられないなどの症状があらわれて見つかったときには進行していることが少なくありません。
胃がんの原因は何?
胃がんの発生要因としては、ヘリコバクター・ピロリ(ピロリ菌)の感染、喫煙があります。その他には、食塩・高塩分食品の摂取が、発生する危険性を高めることが報告されています。
胃がんの症状は?
胃がんは進行の程度にかかわらず症状が全くない場合もあります。逆に早い段階から胃痛、胸焼け、黒い便がみられることもあります。これらの症状は胃炎や胃潰瘍などにもみられ、症状では区別はつきません。進行したがんの症状は、痛みというより食事が通らない、胃が重い、体重が減る、食物がつかえるといったものです。知らない間に貧血が進み、そのために動悸や息切れが生じて発見されることもあります。
早期胃がんはほぼ無症状です。上腹部痛や腹部膨満感、食欲不振などが現れることもありますが、胃がんに特有な症状はありません。一般的にはこれらの症状をきっかけに胃X線検査や胃内視鏡検査を受け偶然に発見されます。
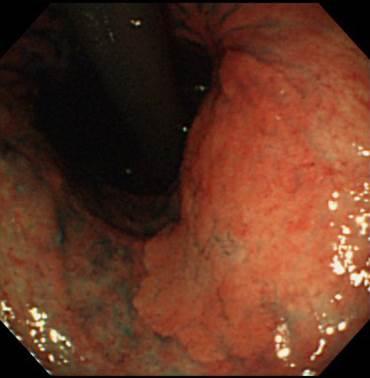
胃体部にできた早期胃がんです。このように大きな早期胃がんでも症状はほぼありません。
進行がんになると体重の減少や消化管からの出血による吐血や下血などが見られ、上腹部にでこぼこした硬い腫瘤(しゅりゅう)を触れることもあります。がんが全身に広がると、腹水がたまったりリンパ節が腫れたりすることがあります。このような場合には手術の対症にはなりません。
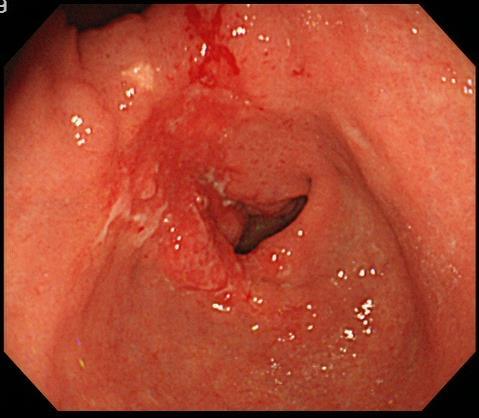
胃の出口である幽門にできた進行胃がんです。胃の出口を塞ぐようになってしまい、この場合には食欲不振、嘔吐、体重減少が起こる可能性があります。
胃がんの治療とは?
◎早期がんと進行がんについて
がんの深さが粘膜および粘膜下層にとどまるものを「早期胃がん」、粘膜下層より深いものを「進行胃がん」といいます。
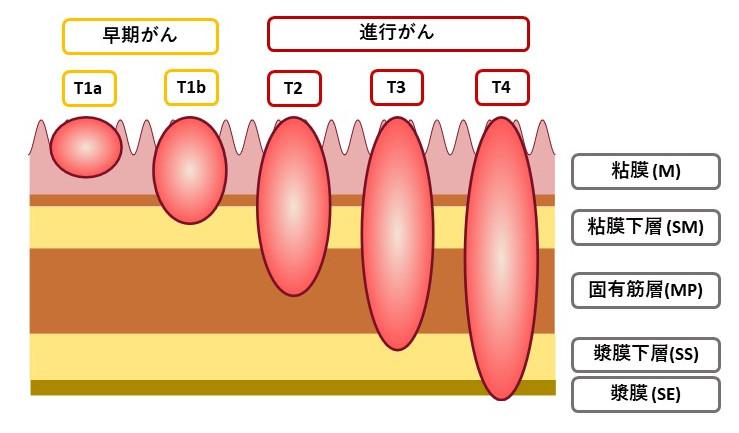
胃がんは胃の粘膜から発生します。粘膜は血管やリンパ組織に乏しいので、がんが粘膜にとどまるあいだはほとんど転移を起こしてきません。粘膜下層には血管やリンパ組織が豊富にありますので、がんが粘膜下層まで浸潤しますと転移が起きてきます。しかし転移が認められるリンパ節は大部分が胃に接したものですので、この時期の胃がんは手術によりほとんど治癒します。がんの浸潤が固有筋層に達したり、あるいはこれを越えて深くまで浸潤するほど転移が激しくなり、手術してもがんを取りきれなかったり、取りきれたと思ったがんが再発してきたりします。そこで、がんの浸潤が粘膜と粘膜下層までのものを早期がん、それ以上のものを進行がんと呼んで区別しています。
内視鏡治療(早期胃がんで粘膜内がん)
内視鏡治療は、胃内視鏡を用いて胃の粘膜にあるがんを切除する方法です。がんが粘膜層にとどまっており、原則リンパ節転移の可能性がごく低い早期のがんで、一度に切除できると考えられる場合に行われます。現在は内視鏡的粘膜下層剥離術(ESD:endoscopic submucosal dissection)が主流です。内視鏡的粘膜下層剥離術(ESD:endoscopic submucosal dissection)は電気メスを用いて、病変を一つの塊として粘膜を切除する治療です。
内視鏡治療でがんが確実に取りきれたかどうかは、病理診断で確認する必要があります。がんが確実に取りきれてリンパ節転移の可能性が極めて低い場合(根治度A、B)には、経過観察となります。がんが内視鏡治療では取りきれなかった、あるいは取りきれているが、深さが粘膜下層まで達しているなどの理由でリンパ節転移の可能性がある場合(根治度C)は、追加で手術が必要となる場合が多く、主治医と相談が必要になります。
外科手術(早期胃がんで粘膜下層浸潤がん、進行がん)
遠隔転移がない胃がんで、内視鏡治療による治癒が難しい場合には、手術による治療が標準治療となります。手術では、がんと胃の一部またはすべてを取り除きます。同時に胃の周囲のリンパ節を取り除くリンパ節郭清や、食物の通り道をつくり直す再建手術(消化管再建)も行います。おなかを20cmほど切開する開腹手術と、小さい穴を開けて専用の器具で手術を行う 腹腔鏡下手術があります。
化学療法(抗がん剤治療)
抗がん剤を用いた治療を化学療法と言います。薬物療法は抗がん剤を使用する目的によって大きく3つに分類されます。
(1)手術による治癒が難しい進行・再発胃がんの場合、がんに伴う苦痛の改善や生命予後の延長を期待して行う場合。
(2)手術後の再発を予防する術後補助化学療法の場合。
(3)再発の要因となる目に見えないような小さな転移や、がんの大きさが比較的大きいために切除をよりしやすくするために行う、手術前に行う術前化学療法の場合。
食道がん・胃がんを診断するための検査とは?
この症状があれば「食道がん・胃がん」という症状はありません。上記で説明したような食道と胃の症状が少しでもある場合は、まず食道がん・胃がんがあるかどうかを調べるための検査を受けましょう。
食道がん・胃がんがあるかどうかを調べるための検査としては、胃内視鏡検査(胃カメラ検査)が重要かつ必要です。
胃内視鏡検査(胃カメラ検査)は粘膜の微細な変化しか認めない早期の食道がんであっても見つけることが可能です。特にオリンパス社製の胃内視鏡(胃カメラ)にはNBI(Narrow Band Imaging)という狭帯域光観察が可能で、NBIを用いて食道、胃を観察すると非常に高い精度で早期の食道がんも発見可能となります。当クリニックで用いている胃内視鏡(胃カメラ)は狭帯域光観察モードだけでなく、より高精度にがんを診断可能な表面構造を拡大してみることができる拡大観察機能も備えた最新鋭のオリンパス社製の胃内視鏡(胃カメラ)です。
この高性能な胃内視鏡(胃カメラ)での観察に加えて、少しでも食道がんが疑われた際にはヨードという色素を用いた染色法(ヨード染色)を用いて、不染帯となったがんが疑われた部分から生検による顕微鏡を用いた病理組織診断を行うことで確定診断します。胃がんが疑われると、病変部位をがんであるか、どのような種類のがん細胞かを確定するための検査である生検を行います。胃レントゲン検査では生検検査が出来ませんので、この点が大きく異なります。










