
MENU
閉じる
おすすめ内視鏡豆知識
Endoscopist Doctor's Knowledge

どんな人ががんになっている?実際の「胃がん」の症例を紹介

日本では、年間100万人くらいの人が「がん」と診断されます(2018年データ)。
また、35万人くらいの方が「がん」で亡くなります(2020年データ)。
また日本人が一生のうちに「がん」と診断される確率は、
男性65.0%、女性50.2%程度とされています(2018年データ)。
日本人ががんで死亡する確率は男性26.7%、女性17.9%とされています(2020年データ)。
がんの中には、生活習慣の見直し(ダイエット、運動、禁煙、禁酒など)により「予防(なりにくくする)」することが可能なものがあります。しかし、いくら気を付けても、がんに絶対に「ならない」ということは不可能です。
最近では身近でがんと診断される方も多く、特に家族や親族、同僚などががんと診断されたことを聞くと「私は大丈夫かな?」と心配になるかもしれません。
胃がんは年間12万人くらい発症し、年間4万人の方が胃がんが原因で亡くなっています。
今回はたまプラーザ南口胃腸内科クリニックで実際に診断した「胃がん」の症例を紹介します。
胃がんの症状とは?
胃がんは、かなり早期のものでは自覚症状なく、かなり進行しても症状がないことがほとんどです。がんが進行してから出る代表的な症状は、胃の痛み、胃の膨満感、もたれ、違和感、吐き気、食欲不振などです。また、がんによる出血することによって起こる貧血や黒い便が発見の契きっかけとなる場合もあります。しかし、これらは胃がんだけにみられる症状ではなく、胃炎や胃潰瘍、十二指腸潰瘍などでも起こります。
体重減少といった症状がある場合は、進行胃がんの可能性もあります。
気になる症状があれば、検診を待たずに積極的に医療機関を受診しましょう。
早期がんと進行がんとは何?
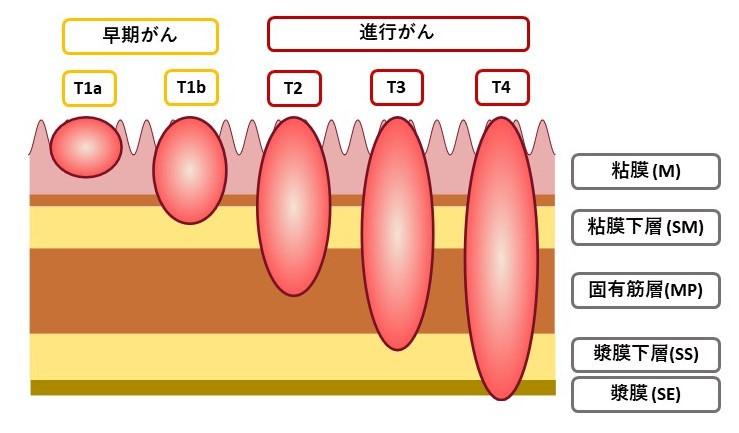
がんの深さが粘膜および粘膜下層にとどまるものを「早期胃がん」、粘膜下層より深いものを「進行胃がん」といいます。
胃がんは胃の粘膜から発生します。粘膜は血管やリンパ組織に乏しいので、がんが粘膜にとどまるあいだはほとんど転移を起こしてきません。粘膜下層には血管やリンパ組織が豊富にありますので、がんが粘膜下層まで浸潤しますと転移が起きてきます。しかし転移が認められるリンパ節は大部分が胃に接したものですので、この時期の胃がんは手術によりほとんど治癒します。がんの浸潤が固有筋層に達したり、あるいはこれを越えて深くまで浸潤するほど転移が激しくなり、手術してもがんを取りきれなかったり、取りきれたと思ったがんが再発してきたりします。そこで、がんの浸潤が粘膜と粘膜下層までのものを早期がん、それ以上のものを進行がんと呼んで区別しています。
胃がんの治療は?
内視鏡治療(早期胃がんで粘膜内がん)
胃がんの内視鏡治療は、胃カメラを用いて胃の粘膜にあるがんを完全に切除する方法です。がんが粘膜層にとどまっており、原則リンパ節転移の可能性がごく低い早期のがんで、一度に切除できると考えられる場合に行われます。現在は内視鏡的粘膜下層剥離術(ESD:enodoscopic submucosal dissection)が主流です。ESDは電気メスを用いて、病変を一つの塊として切除する治療です。
内視鏡治療でがんが確実に取りきれたかどうかは、病理診断で確認する必要があります。がんが確実に取りきれてリンパ節転移の可能性が極めて低い場合(根治度A、B)には、経過観察となります。がんが内視鏡治療では取りきれなかった、あるいは取りきれているが、深さが粘膜下層まで達しているなどの理由でリンパ節転移の可能性がある場合(根治度C)は、追加で手術が必要となる場合が多く、主治医と相談が必要になります。
外科手術(早期胃がんで粘膜下層浸潤がん、進行がん)
遠隔転移がない胃がんで、内視鏡治療による根治が難しい場合には、おなかを切る手術による治療が標準治療となります。手術では、がんと胃の一部またはすべてを取り除きます。同時に胃の周囲のリンパ節を取り除くリンパ節郭清や、食物の通り道をつくり直す再建手術(消化管再建)も行います。おなかを20cmほど切開する開腹手術と、小さい穴を開けて専用の器具で手術を行う 腹腔鏡下手術があります。
化学療法(抗がん剤治療)
抗がん剤を用いた治療を化学療法と言います。
薬物療法は抗がん剤を使用する目的によって大きく3つに分類されます。
(1)手術による治癒が難しい進行・再発胃がんの場合、がんに伴う苦痛の改善や生命予後の延長を期待して行う場合。
(2)手術後の再発を予防する術後補助化学療法の場合。
(3)再発の要因となる目に見えないような小さな転移や、がんの大きさが比較的大きいために切除をよりしやすくするために行う、手術前に行う術前化学療法の場合。
胃がんの症例を紹介します
症例1
<70歳代後半 男性 早期胃がん>
2016年の胃カメラにてヘリコバクターピロリ胃炎があり、ピロリ菌除菌を2回行ったが成功せず経過観察となっていた。2017年に定期観察目的で胃カメラを受けました。
10㎜の発赤を認め、生検で胃がんと診断されました。
大学病院で内視鏡治療(90分)をして「粘膜内がん」であり、治癒切除と診断されました。
*定期的に胃カメラを受けることで早期発見、早期治療ができました。
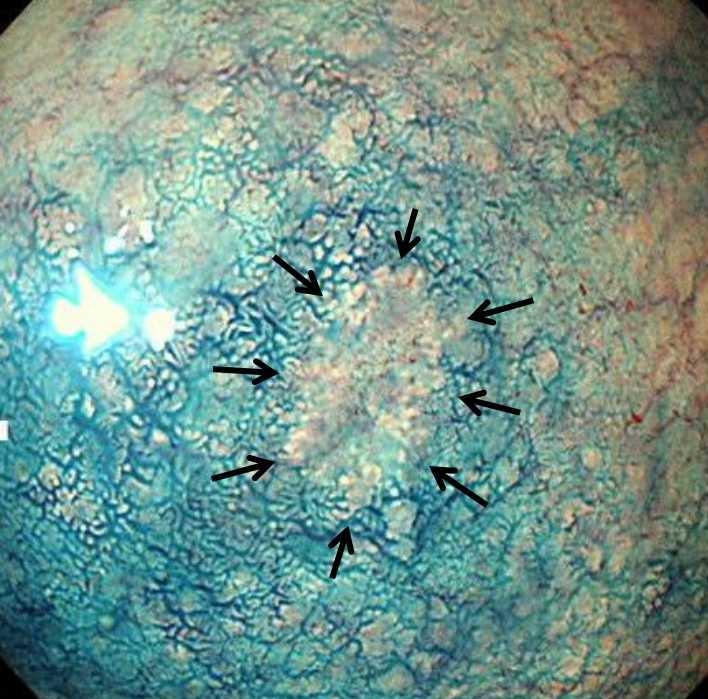
*インジゴカルミンという青い色素を散布すると矢印の中にあるような胃がんを認めました。
症例2
<60歳代後半 男性 早期胃がん>
2017年に当院受診。ヘリコバクターピロリ胃炎を認め、ピロリ菌除菌治療を行い、除菌は成功しました。
その後は受診せず、2021年に胃カメラを受けました。
胃内に陥凹性病変(へこんだ病変)を認め、生検で胃がんと診断されました。
大学病院で内視鏡治療(46分)をして「粘膜内がん」であり、治癒切除と診断されました。
*定期検査をしていませんでしたが、比較的早期に発見できたため内視鏡治療が可能であった症例です。もしこのまま放っておいたら進行がんになってしまったでしょう。
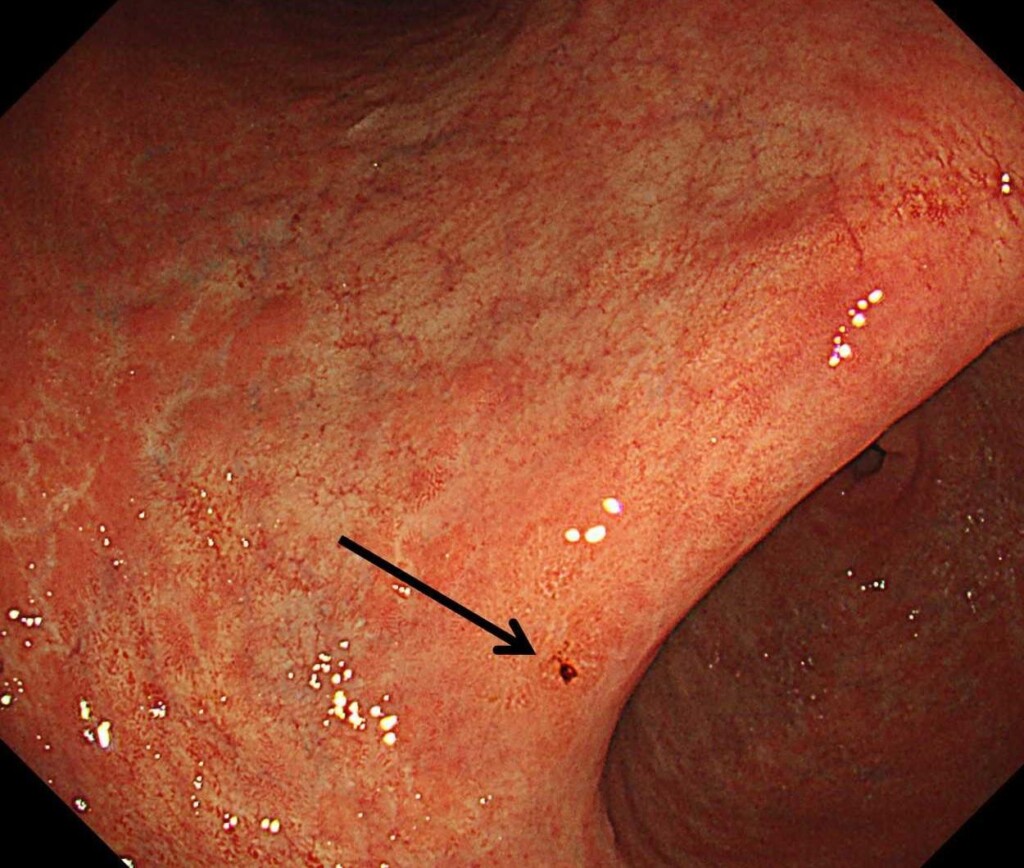
*わずかな出血が胃がんを早期に発見するポイントとなります。
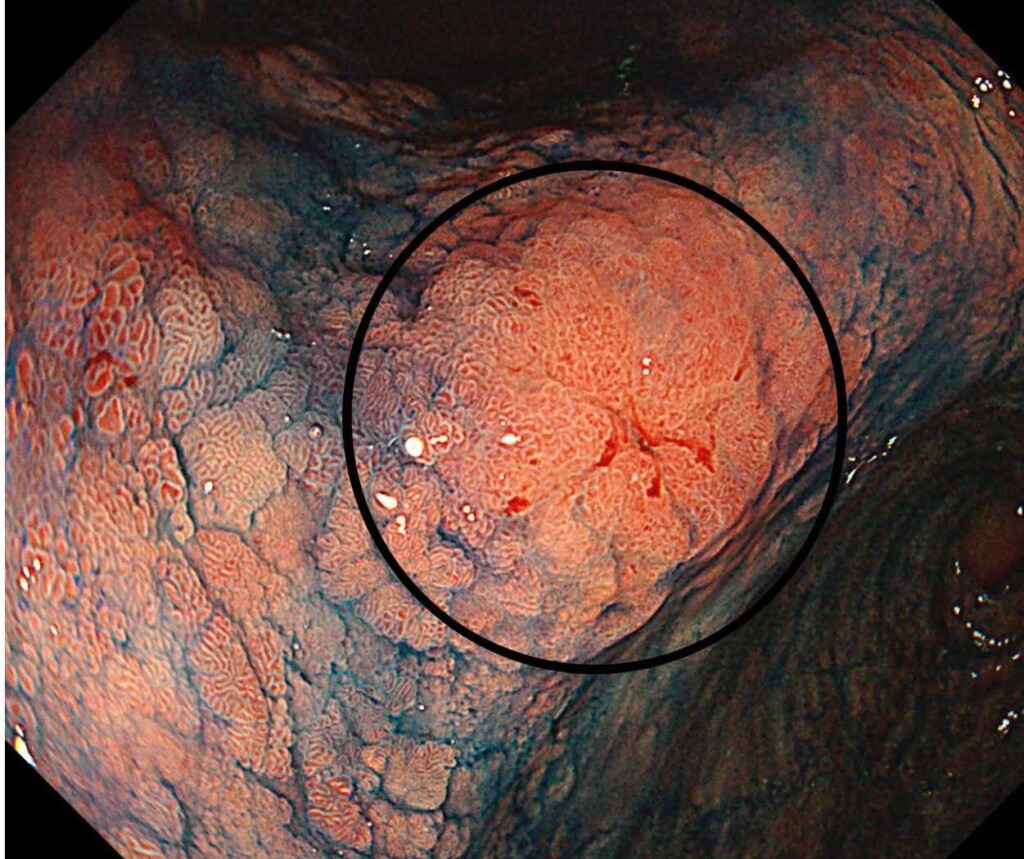
*インジゴカルミンを散布すると胃がんがはっきり認識しやすくなります。
症例3
<40歳代後半 女性 早期胃がん>
2018年に当院受診。以前、十二指腸潰瘍の既往があり、ピロリ菌の除菌をしていました。
胃の不快感などあり、当院を受診されました。
以前に受けた胃カメラが苦しく、検査が遠のいていました。
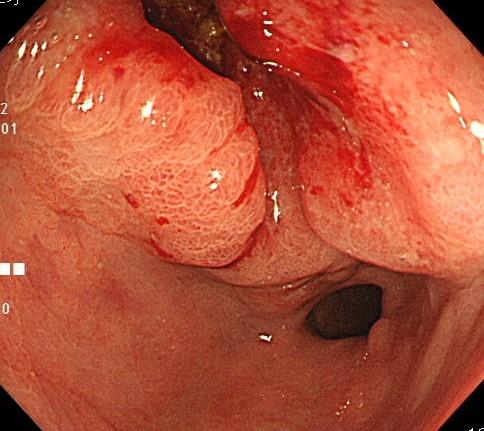
胃の真ん中あたりに少し出血している部位があり、詳細に観察すると30㎜の広範囲な胃がんが発見できました。
生検で「未分化がん」というタイプの胃がんが検出されました。
このタイプの胃がんは比較的小さいうちにリンパ節転移を引き起こすリスクが高く、内視鏡治療の適応は限られています。
今回の症例もサイズが大きく、「内視鏡治療適応外」と判断され、胃の3分の2を切除する外科的手術を受けられました。
*この症例サイズが大きくなっても認識しづらい病変でした。定期検査をすることで早期に発見し、内視鏡治療できるサイズで発見できた可能性はあります。
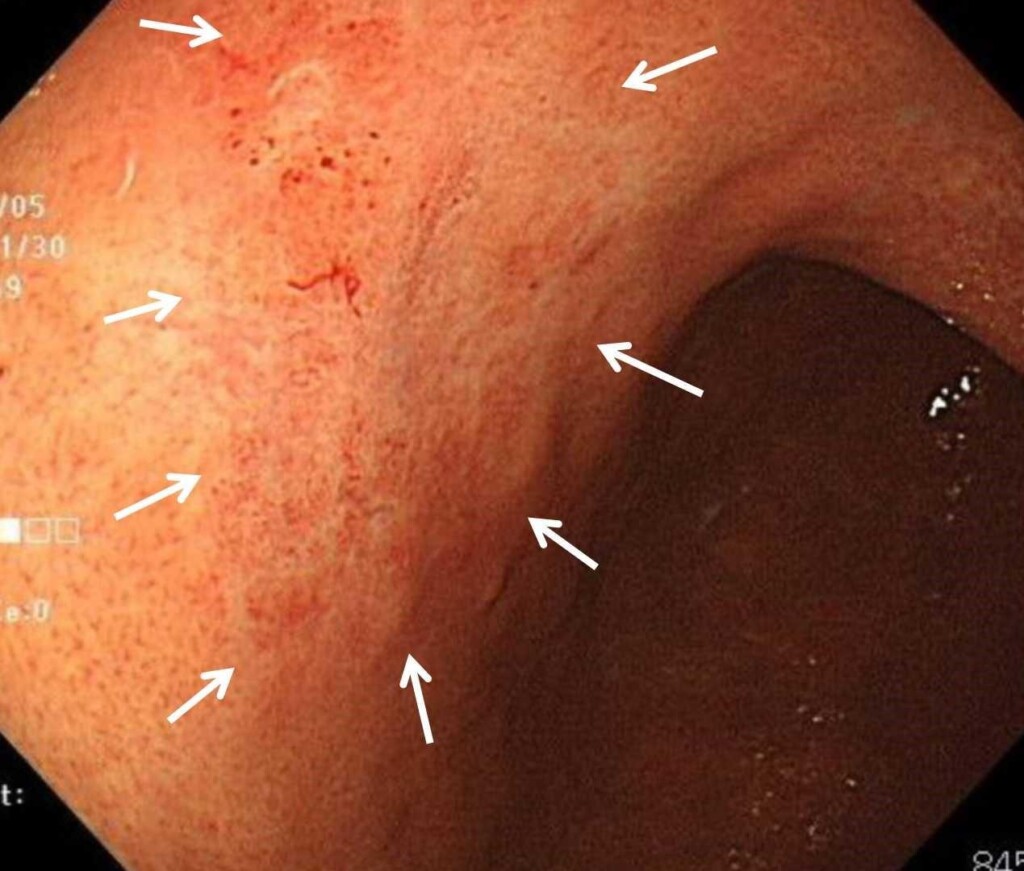
*わずかな出血と周囲の正常粘膜との色の違いで早期胃がんを発見していきます。
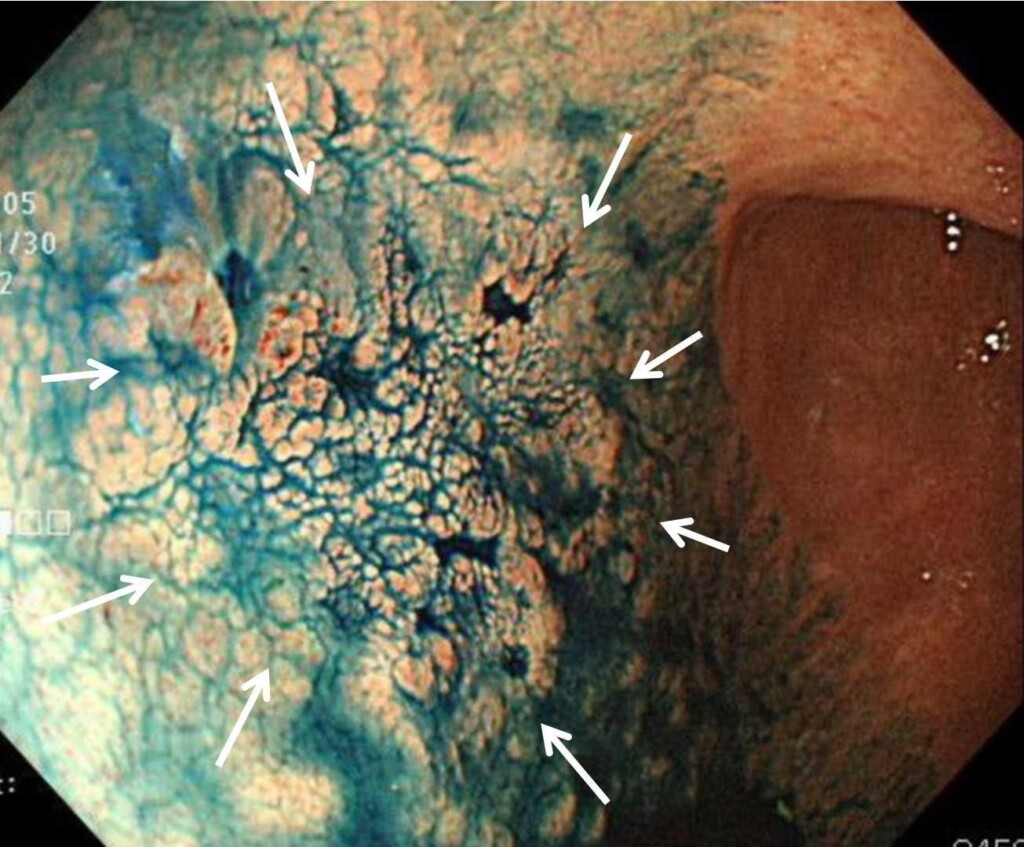
*インジゴカルミンを散布すると凹凸も少しわかりやすくなりました。
症例4
<70歳代前半 男性 早期胃がん>
2017年に当院初診。兄2人、父親が胃がんであり、胃の不調もあり、当院で胃カメラを受けられました。胃透視検査は検診で受けていましたが、異常所見は指摘されていませんでした。胃カメラは7年間受けていませんでした。ピロリ菌の検査も受けたことはありませんでした。胃の真ん中付近に潰瘍性病変を認め、生検にて胃がんと診断されました。
こちらも先ほど同様に「未分化がん」というタイプの胃がんでした。
こちらも「内視鏡治療適応外」の病変であり、外科的手術を受けられました。
リンパ節転移も他臓器転移もなく、今後はCTや腫瘍マーカーなど定期検査を受ける必要があります。
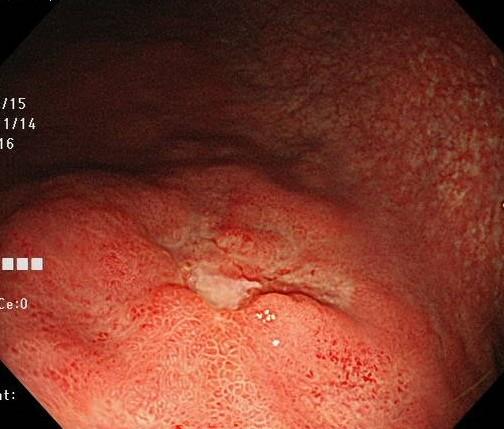
*潰瘍性病変を認めます。良性の胃潰瘍との鑑別診断が重要になります。内視鏡治療適応外の胃がんでした。
症例5
<50歳代前半 進行胃がん>
2017年に当院初診。健康診断の採血で「ピロリ菌陽性」と診断され、当院を受診されました。症状は全くありませんでした。
胃カメラでは出血している広範囲の胃がんを認めました。
典型的な進行がんです。
生検で胃がんが検出され、大学病院に紹介されました。
無事に手術はできましたが、その後腹膜播種(おなかの中にがん細胞が転移していること)などがあり、抗がん剤治療が必要でした。
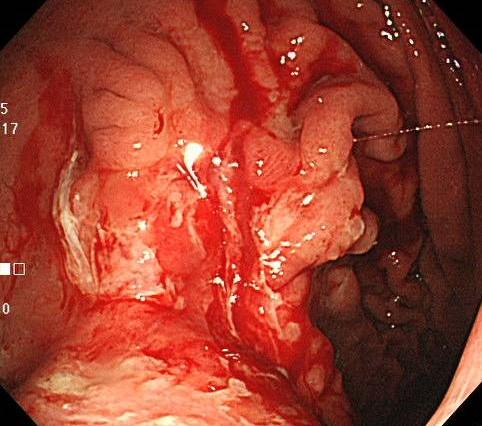
症例6
<70歳代後半 進行胃がん>
2015年に当院初診。1年前に受けた検診の胃透視検査で異常を指摘(詳細は不明)されていたが放置していました。今まで胃カメラを受けたことはなく、ピロリ菌検査もしていませんでした。
胃内には巨大な進行がんを認め、管腔の半分は胃がんで占拠されていました。
全身に多発転移を認め、手術はできず、わずか数か月で亡くなりました。
*食事も通過し、痛みなどの症状もなかったため、胃がんに気づかずに放置されていました。
まとめ
胃がんは日本人に多い疾患です。ピロリ菌が原因になることがほとんどです。
ピロリ菌が自分にいるかいないかを知ることはまず大事なことです。
そして、早期発見、早期治療につながるのは胃カメラ検査です。
「私は大丈夫‼」と思っていても、上記のほとんどの方はほぼ無症状の方です。
どんなきっかけでも良いので胃カメラ検査を1回受けてみてはいかがでしょうか??
当院の胃カメラ検査の特徴
何らかの胃の症状がある方には、原因を調べるために胃カメラ検査を行います。当院では、「苦しさと痛みに配慮した胃カメラ検査」を提供することが可能です。 内視鏡を専門とする医師が、これまで培ってきた内視鏡技術の経験を十分に活かし、臓器のポイント毎にどのような内視鏡操作を行えば苦しさと痛みに配慮した検査になるのかを熟知していますので、安心してお任せください。そしてみなさま各人に合わせた、最適な量の鎮静剤を考えて検査をしています。多くの経験により検査中の苦しさを軽減し、検査後もしっかりとした目覚め・気分不良がないように配慮しています。みなさまから検査後に「思った以上に楽だった」と思っていただける内視鏡検査を実践しています。まずはお気軽にご相談ください。










